
第33回 眼科専門医認定試験 一般問題の解説をはじめていきます。
公式解答は発表されておりませんので間違い箇所がございましたらお問い合わせ欄もしくはTwitterのDMより指摘いただければ助かります。
問題については以下↓の眼科学会ホームページよりダウンロード出来ます。
目次
1問:有窓性毛細血管
答えはb, c
脈絡膜の毛細血管は有窓性が高いのでアルブミンなどの蛋白を透過します。この内容は過去問でも出題されていたと思います。
また毛様体は一番外側が無色素上皮、その内側が色素上皮となっています。
この二つはそれぞれ
- 無色素上皮:tight junction
- 色素上皮:gap junction
となっていて有窓性毛細血管から漏れた水が色素上皮へ行き、色素上皮はgap junctionなので自由に移動することが出来ますが、無色素上皮のところでtight junctionがあり血液房水柵を形成します。
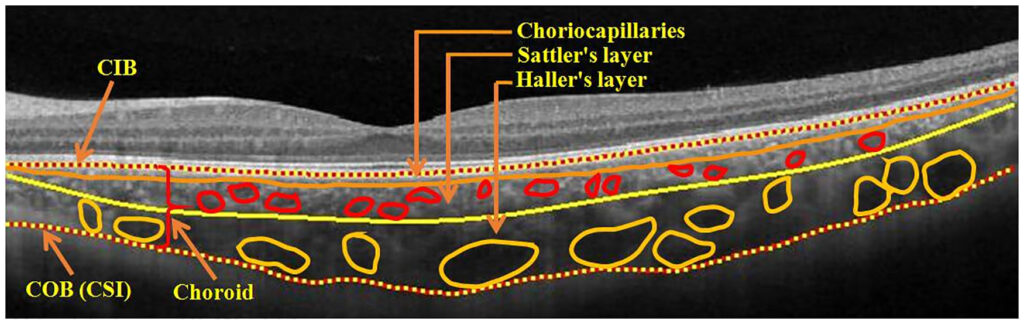
2問:Bruch膜
答えはe
脈絡膜のシェーマは以下の通りですので確認しておいてください。
3問:房水の経路
答えはa
房水の経路は以下の通りです
前房→線維柱帯→Schlemm管→集合管→上強膜静脈叢
4問:網膜病変の部位
答えはb,e
a. 硬性白斑は血漿に含まれる脂質やタンパク質の沈着したものです。
血が漏れるところに溜まりますので、DMEで水が溜まる外網状層や網膜下に出来ます。
ちなみに黄斑部の外網状層からの視細胞の足は周辺部の内顆粒層へと放射状に伸びており、ヘンレ線維層と呼ばれます。ここに硬性白斑が沈着したものを星芒状黄斑と呼び、猫ひっかき病や高血圧で見られます。
b. 軟性白斑は神経線維の浮腫なので神経線維層に見られます。
乳頭近くでは神経線維が厚いので軟性白斑を認めやすく、周辺部では神経線維が薄いのであまり軟性白斑は認めません。
c. pachy vesselはHaller層です。
d. 嚢胞様黄斑浮腫は血管の一番末梢から水が漏れることで起こります。網膜の栄養は内層を網膜血管から、外層を脈絡膜血管から栄養を受けているので、ちょうどその境目である内顆粒層と外網状層の間にたまります。
e. 軟性ドルーゼンはRPE下の隆起として観察出来ます。詳しくはドルーゼンについての記事を参照ください。
5問:鏡面反射法
答えはd
鏡面反射=内皮の観察で覚えておいて良いと思います。
6問:外直筋の付着部位
答えはc?
この問題僕はcにしたのですが、bではないかという説もあります。
角膜輪部から近い順に並べると
- 内直筋
- 下直筋
- 外直筋
- 上直筋
- 上斜筋
- 下斜筋
の順番なのですが日本語の問題で「4番目に遠い」というのが近い順に4つ目なのか、遠い方から4番目なのかで答え割れてます笑
7問:錐体細胞の数
答えはb
錐体は650万個
桿体は1億2千万個です
ですので桿体:錐体=20:1の割合です。
僕は桿体がだいたい日本の人口ぐらいだと覚えています。
8問:視神経乳頭の栄養
答えはa
視神経の栄養は前篩状板までが短後毛様動脈です。
表層の神経線維は網膜の神経線維層と同じく網膜中心動脈です。
網膜中心動脈が網膜の内層までを栄養しているということも大切なので合わせて覚えておくと良いです。
CRAOでは網膜内層に浮腫が起こって白くなりますが、黄斑には内層が無いので元々の色を保つことからcherry red spotとなります。
9問:外境界膜に接する細胞
答えはa, c
網膜の解剖は何度も言ってますが、真っ白の紙に一から絵を描けるようになっておくべきだと思います。
外境界膜に接するのはシェーマを見てもらうとミュラー細胞と視細胞内節です。
ちなみに視細胞内節と、外接の間がElipsoid Zoneです。
ミュラー細胞は網膜全体に分布する大きな細胞で、内境界膜はミュラー細胞の基底膜ということも覚えておくと良いと思います。
10問:Schlemm管の内径
答えはc
眼科学にSchlemm管の長径は350〜500μm、短径は約30μmと記載ありましたので選択肢ではcが答えかと思います。
11問:涙小管の解剖
答えはb
a. 涙小管は眼輪筋やHorner筋に囲まれ、これらの筋の収縮で涙を涙嚢の中に送り込んでいます。
b. 涙小管垂直部は2〜2.5mmです。約3mmと言われると間違いとは言い切れませんが消去法でこれが答えかと思います。
c. 以内眼角腱は内側眼瞼靭帯と同義で、総涙小管に付着しています。
d, e 問題文の通りです。
12問:眼部悪性腫瘍と好発部位
答えはd
a. 脂腺癌は主にZeiss腺やマイボーム腺といった皮脂腺から発生します。特にマイボーム腺は下眼瞼よりも上眼瞼で豊富なため上眼瞼に好発します。
b. メラノーマはぶどう膜のなかでは虹彩よりも脈絡膜に好発です。母斑と鑑別が必要になることがありますが丈が2mm以上でメラノーマを疑います。虹彩での発症は稀です。
c. 基底細胞癌は眼の周りでは下眼瞼が好発です。
d. 腺様嚢胞癌は涙腺などの唾液腺原発の悪性腫瘍で痛みが強いのが特徴です。
e. 扁平上皮癌は眼瞼や眼球結膜に発生します。
HPV感染との関連が指摘されています
13問:静的視野検査
答えはb
a. 指標サイズはⅢです。過去問にも出ていました。
b. 背景輝度は31.5asbですので誤りです。
c. 負荷レンズは年齢に応じて異なります。
d. 初回検査は本来よりも感度が低くなり、回数を重ねるごとに学習効果が出てきます。ですので初回検査は進行判定には不適なことが多いです。
e. MDは全体的な障害を反映しており、PSDは局所的な障害を反映しています。
14問:視力
答えはc, e
算術平均というのは、一般的に使われる平均値のことです。
たとえば40歳、50歳、60歳の平均は50歳のような形です。
小数視力や分数視力(Snellen視力も分数視力で評価)は単純に算術平均することは出来ません。
例えば視力0.1、0.2、0.3の人がいて平均視力は0.2とはなりません。これは視力0.1と0.2の差と、0.2と0.3の差が違うからです。
視力0.1から0.2に上がっても2倍見えるようになった!とは言わないと思います。
この小数視力を算術平均するために変換したものがlogMAR視力でlog10(1/小数視力)で計算出来ます。
ですのでlogMAR視力が0.1、0.2、0.3だった場合は平均視力は0.2と言う事ができます。
ETDRS視力は視力検査の表の一つで、logMAR視力を直接測ることが出来ます。
一行に5つの英字が表示されており、指標が小さくなるにつれてlogMAR視力が0.1小さくなるように出来ています。
15問:Goldmann視野検査
答えはc
a. 輝度は1〜4、面積は0〜Ⅴで表しますので正しいです。
b. 正常視野は上方60度、下方70度、耳側100度、鼻側60度ですので正しいです。
c. seidel暗転はマリオット盲点と繋がっているので誤りです。
d. 正しいです。
e.正しいです。
16問:Hess赤緑試験
答えはb, d
a. 回旋はある程度わかりますが定量できないところが欠点です。
b. 左右の目で別々のものを見るので融像は除去されています。
c.軌跡の大きい方が健常眼です。
d. 固視眼に赤フィルター、検眼に緑フィルターなので正しいです。
e. 1マスは5度に相当します。
ヘス試験は実際受けてみないと、検査状況はイメージしにくいと思うので、時間のある時に一度自分が検査をされるのと、する方と両方経験しておくと良いと思います。
いつも言っていますが、非侵襲的な検査はできるだけ全て自分で受けてみるのをオススメしています。さらに余力があれば自分が検者側もやらせてもらってみてください。
VEPやEOGなどはORTさんではなく、検査技師さんにお願いする病院もあると思いますが、僕は自分の患者さんの検査の時に呼んでもらって直接見に行きました。
百聞は一見にしかずで、一度受けていると検査手順も忘れにくいですし面接や記述対策にもなります。
17問:蛍光眼底造影検査
答えはc
a. 肝排泄です。ICGは肝臓に取り込まれて排泄されるので、どれだけ取り込む力があるかで肝機能を測る検査にも使われます。
b. 腎障害は慎重投与です。
- 過敏症の既往あり
- 全身衰弱の患者
- 重篤な糖尿病
- 重篤な心疾患
- 重篤な脳血流障害
- 妊婦
- 肝硬変
c. アナフィラキシーショックではアドレナリンが第一選択です。
0.3mgを大腿外側に筋注まで覚えておきましょう。
急変時に最も近くにいる医者は眼科医なので対応できるように知っておく必要があります。
d. 小児への安全性は経験が少ないため確立されていません。
e. これは添付文書にも明記されていませんでしたが嘔気とかですかね?尿が黄色くなるを副作用ととっていいならこちらだと思います。
18問:研究計画書
答えはb
人を対象とする生命科学・医学系研究に関する倫理指針によると、研究計画書に記載すべき事項は以下の通りです。
- 研究の名称
- 研究の実施体制(研究機関の名称及び研究者の指名を含む)
- 研究の目的及び意義
- 研究の方法及び期間
- 研究対象の選定方針
- 研究の科学的合理性の根拠
- 第8の規定によるインフォームド・コンセントを受ける手続き等
- 個人情報の取扱い
- 研究対象者に生じる負担並びに予測されるリスク及び利益、これらの総合的評価並びに当該負担及びリスクを最小化する対策
- 試料・情報の保管及び廃棄の方法
- 研究機関の長への報告内容及び方法
- 研究の資金源その他の研究機関に係る利益相反及び個人の収益その他の研究者等の研究に係る利益相反に関する状況
- 研究に関する情報公開の方法
- 研究により得られた結果等の取扱い
- 研究対象者及びその関係者が研究に係る相談を行うことができる体制及び相談窓口(遺伝カウンセリングを含む)
- 代諾者からインフォームド・コンセントを受ける場合には、第9の規定による手続
- インフォームド・アセントを得る場合には、第9の規定による手続
- 第8の8の規定による研究を実施しようとする場合には、同規定に掲げる要件のすべてを満たしていることについて判断する方法
- 研究対象者等に経済的負担又は謝礼がある場合には、その旨及びその内容
- 侵襲を伴う研究の場合には、重篤な有害事象が発生した際の対応
- 侵襲を伴う研究の場合には、当該研究によって生じた健康被害に対する補償の有無及びその内容
- 通常の診療を超える医療行為を伴う研究の場合には、研究対象者への研究実施後における医療の提供に関する対応
- 研究に関する業務の一部を委託する場合には、当該業務内容及び委託先の監督方法
- 研究対象者から取得された試料・情報について、研究対象者等から同意を受ける時点では特定されない将来の研究のために用いられる可能性又は他の研究機関に提供する可能性がある場合には、その旨と同意を受ける時点において想定される内容
- 第14の規定によるモニタリング及び監査を実施する場合には、その実施体制及び実施手順
19問:身体障害者認定基準
答えはa
障害者認定で狙われやすいところを箇条書きしておきます。
視覚障害の等級は1〜6級、良い方の眼の視力が0.3以上0.6以下かつ、他方の視力が0.02以下なら6級。
視野障害の認定等級は2〜5級、両眼の視野が2分の1以上欠損すれば5級。
指数弁は0.01、手動弁は視力0として計算。
20問:視覚障害者の誘導法
答えはd
肘を握ってもらうのが正解です。
第30回一般問題に類題がありました。こちらの答えはaで、杖の反対側に立つのが正解です。
21問:研究デザイン
答えはa
横断研究はある一時点における調査であり、多治見スタディが有名です。
コホート研究は縦断研究のことで、ある集団を一定期間追跡することによって疾患の経時的変化を検討することができます。
症例対照研究はある危険因子のある無しで、ある疾患の発症の有無を調べるような検査です。
メタアナリシスは複数の論文の結果を統合して検討する方法です。
22問:3歳児検診
答えはa
3歳児検診では自治体によって多少異なりますが、1次検診、2次検診、眼科精密検査の3つからなります。
まず1次検診として各家庭にアンケートとランドルト環が送られてきて、左右の視力が0.5あるかを家庭で測ります。
2次検診では家庭の視力検査で0.5が見えなかった場合や、眼について心配があるとアンケートに答えた方に対して、検診会場でもう一度視力検査を行います。
それでも何らかの異常が疑われる場合は眼科での精査にうつります。
2次検査までは公費での負担なので無料で、母子保健法が根拠法となります。
僕は本番時は検診の詳細はよくわかっていませんでしたが、検診でレフ値異常を指摘された子は見たことがなかったのでaを選びました。
23問:近視
答えはc, d
近視の発症には、遺伝的要因と環境要因の両方が関与すると考えられています。
遺伝的要因としては
アジア人には近視が多く、片親が近視の場合は2倍、両親が近視の場合には約5倍の確率で子どもも近視になりやすいと言われています。
遺伝子解析なども行われています。
環境要因としては
近業や屋外活動が少ないことの関与が示されています。
24問:甲状腺眼症
答えはa
CASは甲状腺眼症の活動性の指標で、項目は以下の7項目です。
- 後眼窩の自発痛や違和感
- 上方視、下方視時の痛み
- 眼瞼の発赤
- 眼瞼の腫脹
- 結膜の充血
- 結膜の浮腫
- 涙丘の発赤・腫脹
他にも重症度分類としてはNOSPECS分類というものがあるのでこちらの項目についても見ておくと良いと思います。
25問:IgG4関連疾患
答えはa, b, e
IgG4関連涙腺・眼窩及び唾液腺病変の診断基準は以下のいずれかの基準を満たすものになります
- A1+A2+Bを満たすもの
- A1+A3+Bを満たすもの
A.診断項目
- 涙腺・耳下腺・顎下腺の持続性(3か月以上)、対称性に2ペア以上の腫脹を認める。
- 血液学的に高IgG4 血症(135mg/dL以上)を認める。
- 涙腺・唾液腺組織に著明なIgG4陽性形質細胞浸潤(強拡大5視野でIgG4+/IgG+が50%以上)を認める。
B.鑑別疾患
シェーグレン症候群、サルコイドーシス、キャッスルマン病、多発血管炎性肉芽腫症、悪性リンパ腫、癌などを除外する。
26問:眼窩底骨折
答えはb
筋絞扼閉鎖型では外眼筋が骨折した骨に挟まれているため、時間が経つと壊死してしまいますので緊急手術が必要です。
高齢者の眼窩底骨折では開放型の完全に下の副鼻腔に落ち込んでいるような骨折となりますが、若年の眼窩底骨折では骨に弾力性がありますので一度折れた骨が完全に折れずに、バネのように元通りにもどって筋肉を挟みます。
骨条件でCTを見ていると骨折線は無いように見えても骨が筋肉を挟み込んでいる場合があるので、必ず外眼筋があるかについても合わせて確認する癖をつけると良いと思います。
眼窩内の観察条件としては腹部条件にすると見やすいです。
27問:Meibom腺
答えはa
マイボーム腺分泌物は涙液表面をコーティングするように広がり、涙の蒸発を防いでいます。
aは明らかに間違いですね。
涙液の表面張力は、高いと水が均一に広がりませんので、低いほうが涙液の安定には良いです。
マイボーム腺分泌物やムチンによって表面張力が低下し、涙液層が伸展しやすくなります。
28問:涙小管炎
答えはb
涙小管炎の起因菌としてはactinomyces属の放線菌が最も多いです。
放線菌は培養で生えにくいので、観察のためにはグラム染色が有効です。
細菌よりも大きな線状の放線菌が簡単に観察できるので、皆様も是非出会った際には染めてみてください!
29問:眼瞼外反
答えはc
眼瞼外反の原因は大きくわけると
以下の通りです
- 先天性
- 瘢痕性
- 炎症性
- 加齢性
- 麻痺性
麻痺性の主な原因が顔面神経麻痺ですのでこれが答えです。
他にはパーキンソン病やfloppy eyelid症候群、眼の手術、腫瘍なども原因となります。
原因の鑑別のためにはpinchテストで下眼瞼中央をつまみ上げて眼瞼の弛緩を確認して、その後耳側や鼻即側にひっぱることで内・外眼角靭帯の緩みを確認します。
30問:眼瞼けいれん
答えはd
dの選択肢は眼瞼ミオキミアのことだと思います。
他は全て眼瞼けいれんの重要な所見です。
31問:感染性結膜炎
答えはc, d
一般的に結膜炎の原因別頻度はざっくりと以下のようになります。
アレルギー>>細菌性>ウイルス性>>クラミジア
ですので細菌性で主要な原因となる黄色ぶどう球菌とインフルエンザ菌を選びました。
32問:角膜移植後の角膜感染症
答えはa, d
角膜移植後は長期にステロイドを使用するため免疫抑制となること、また縫合糸が細菌繁殖の足場となることから術後感染を起こすことが多いです。
術後は抗菌点眼もステロイドに併用して長期に投与するので、術後感染の原因となるのは薬剤耐性菌や真菌などが多いです。
また選択肢以外ではヘルペスウイルスの感染も重要です。
MRSAは縫合糸関連の感染の原因菌としても有名です。
33問:コンタクトレンズの装用
答えはa, e
a. 連続装用とは寝ている時もコンタクトをつけ続ける方法です。
b. 1ヶ月使用の連続装用コンタクトがあります。medical useのSCLも1ヶ月です。
c. 頻回交換型は2週間交換のソフトコンタクトのことで、装用後の消毒やこすり洗いが必要です。
d. 定期交換型は主に1ヶ月交換のソフトコンタクトで、使用期間が長期に及ぶため蛋白除去が必要です。
e. 終日装用は問題文の通りです。
34問:眼部帯状疱疹
答えはb, c, d
a. 角膜内皮炎や虹彩毛様体炎も引き起こします。VZVによる虹彩炎の後には虹彩が扇状に一部萎縮しますので、そのような虹彩所見を見るとVZV感染の既往を考える必要があります。
b. VZVは神経を破壊しながらすすんでいくのでHSVと比べて痛みが強く、進んでいく過程から痛みが出るので皮疹に先行して痛みがあると言われています。
だいたい5〜7日前後先行して、その後に皮疹が出てきます。皮疹出現後72時間以内に抗ウイルス薬を投与できるかどうかが、神経痛の後遺症を残すかどうかに重要です。
特にぶどう膜炎などでステロイド投与中の方に起こりやすいので要注意です。
c. 偽樹枝状病変は上皮表層の隆起した病変です。中央の溝状陥凹がないことや、フルオレセ インに対する染色性が弱いこと、terminal bulb が認められないことなどがHSVによる樹枝状角膜炎との鑑別点です。
d.鼻尖部は三叉神経第一枝である眼神経支配であり、ここに皮疹が出るとハッチンソン徴候と呼ばれ、高率に眼合併症を引き起こします。
e. VZVによる角膜実質炎や虹彩炎では免疫応答が強いため、上皮病変を合併していたとしてもステロイドが使用される場合があります。
急性網膜壊死を引き起こした場合も、ステロイドの併用が必須です。
35問:角膜浮腫を来す薬剤
答えはb
パクリタキセルは黄斑浮腫
アマンダジンでは角膜内皮障害やそれに伴う浮腫が起こります。
アミオダロンは渦巻き状の角膜病変を引き起こしますが、浮腫は起こりません。また視神経症の原因となることもあります。
エタンブトールは視神経症が有名です。エタンブトール視神経症では両耳側半盲が多いですが、他の視野障害パターンとなることもあります。
ヒドロキシクロロキンは網膜症で、長期内服により蓄積することで発症します。標的状黄斑が特徴的所見と言われます。
ヒドロキシクロロキン網膜症以外に標的状黄斑となる疾患としては、錐体ジストロフィがあるので合わせて覚えておくと良いと思います。
36問:Axenfeld-Rieger症候群
答えはa, b
Axenfeld-Rieger症候群についてはこちらの記事を参照ください。
37問:角膜移植のドナー
答えはa, c, e
ドナーとなることが出来るのは次の疾患または状態を伴わないことが要件です。
- 原因不明の死
- 全身性の活動性感染症
- HIV抗体, HTLV-1抗体, HBs抗体, HCV抗体などが陽性
- クロイツフェルト・ヤコブ病およびその疑い、亜急性硬化性全脳炎、進行性多巣性白質脳症の遅発性ウイルス感染症、活動性ウイルス脳炎、原因不明の脳炎、進行性脳症、ライ(Reye)症候群、原因不明の中枢神経系疾患
- 眼内悪性腫瘍、白血病、ホジキン病、非ホジキンリンパ腫などの悪性リンパ腫
次の疾患または状態を伴うドナーの場合は移植を行う医師に当該情報を提供する必要があります。
- アルツハイマー病(クロイツフェルトヤコブ病との鑑別が必要なため)
- 屈折矯正手術既往眼
- 内眼手術既往眼
- 虹彩炎などの内因性眼疾患
- 梅毒反応陽性(陽性でも3日以上4℃で保存されたものならOK)
38問:光学的眼軸長測定装置
答えはc
光学式(IOLマスターなど)は涙液層から網膜色素上皮まで
超音波式(Aモード)は角膜表面から内境界膜まで
を測定しています。
超音波は音の反射なので網膜では一番角膜側にある内部境界膜までの距離が測定結果となるのに対して、光学式では網膜色素上皮に当たった反射光を読み取ります。
39問:白内障で減少しているもの
答えはa, d
白内障で増えるもの
- 不溶性蛋白質
- 糖蛋白質
- Na+, Ca2+イオン
- 過酸化物複合体
- アルドース還元酵素活性など
白内障で減るもの
- 水溶性蛋白質
- K+イオン
- 還元型グルタチオン
- 蛋白質のSH基
- ATPなど”
40問:白色瞳孔
答えはc, d, e
眼科学に記載されている白色瞳孔の主な鑑別一覧です。
- 網膜芽細胞腫
- 第1次硝子体過形成遺残(胎生血管系遺残)
- 未熟児網膜症
- Coats病
- 犬回虫症
- Bloch-Sulzberger症候群
- 脈絡膜欠損
- 網膜有髄神経線維
41問:神経線維層欠損
答えはa
自身はありませんが消去法で解きました。
Coats病と網膜神経線維層との関連は見つけられませんでした。
高血圧と神経線維層について
参考文献:https://jglobal.jst.go.jp/detail?JGLOBAL_ID=200902211559194657
pit macularと神経線維層について
参考文献:https://jglobal.jst.go.jp/detail?JGLOBAL_ID=200902248809384369
BRVOの既往眼ではNFLDのように見えて緑内障と間違えられることがあるので注意です。
視神経の低形成や、視神経疾患でも神経線維層欠損は起こります。
42問:金箔様反射
答えはa, c
小口病の金箔様眼底は有名です。
長時間の暗順応で金箔反射が消え、これを水尾-中村現象と呼びます。
小口病についてはこちらを参照ください。
先天網膜分離症では金箔のはげた銀箔様眼底と表現されますが、金箔様の所見もあるようです。
黄斑部の車軸状変化やERGで陰性型となることなどが大切です。
先天網膜分離症についてはこちらを参照ください。
43問:未熟児網膜症
答えはa, b
a. 修正32〜34週が好発です。
b. 34週未満、1800g以下が眼底検査の対象になっておりどちらも危険因子です。
c. 1500g未満の60%、1000g未満ならほぼ100%の発症率です。
d. zoneⅢは予後良好なので誤りです。
e. ルセンティスの硝子体内投与が適応通っています。日眼から未熟児への抗VEGF療法の手引きが出ていて、7ページほどなので一読をオススメします。
https://www.nichigan.or.jp/member/journal/guideline/detail.html?itemid=325&dispmid=909
44問:血腫移動術
答えはd
ガスによる血腫移動術が有効なのは網膜下出血に対してです。
網膜下出血は網膜色素上皮と感覚網膜の間の出血のことで、網膜色素上皮と感覚網膜は発生が違うため接着が弱く、網膜剥離でもここから剥がれるので血腫を移動させやすいのだと思います。
網膜細動脈瘤破裂によるILM下出血に対しては、ガス注入も報告されていますが、経過観察で消退を待ったり、YAGレーザーによるILM切開や硝子体手術を主に行いますので、dを答えに選びました。
45問:家族性滲出性硝子体網膜症(FEVR)
答えはc
車軸状黄斑分離は先日の問題でも出ていた網膜分離症です。
他の選択肢は全てFEVRにみられる所見ですので合わせて覚えておくと良いです。
FEVRについてはこちらを参照ください。
46問:網膜障害を生じる薬剤
答えはa
パクリタキセルでは黄斑浮腫が有名で、眼底造影検査では異常を認めないのにOCTで嚢胞様黄斑浮腫を両眼性に認めるのが特徴です。
インターフェロンでは網膜出血や白斑などの微小循環障害を引き起こして、糖尿病網膜症のような眼底所見となります。
タモキシフェン網膜症ではMactel type2のようなEZの欠損を認めたり、網膜血管異常や黄斑浮腫などの網膜症が報告されています。
ヒドロキシクロロキンによる網膜症については日眼から手引きが出ているので参照ください。
標的状黄斑が特徴的な所見です。
https://www.nichigan.or.jp/member/journal/guideline/detail.html?itemid=304
47問:AZOOR
答えはa, e
a. AZOORは近視女性に片眼性に視力低下を起こす疾患で、しばしば発症前に感冒様症状を来すと言われています。MEWDSの眼底に白点を伴わないバージョンのようなイメージです。
b. 網膜自己抗体が陽性になるのは癌関連網膜症(CAR)などです。CARでも急性から亜急性に網膜外層の障害を認めます。
c. 網膜色素上皮ではなく、網膜外層障害です。
d. 眼底写真やFAGでは正常なことが多く、自発蛍光を撮ると異常部位に一致して過蛍光となります。
e. 問題文の通りで、自発蛍光で過蛍光となっていた部位に沿って振幅低下を認めます。
AZOORは時に球後視神経炎と診断される場合がありますが、RAPDが無い場合には鑑別に挙げて自発蛍光や多局所ERGを撮るのが大事です。
48問:加齢黄斑変性
答えはa, b
a. 自発蛍光では網膜色素上皮にたまったリポプスチンが光って見えており、dry AMDで網膜色素上皮が萎縮している部位が、自発蛍光で低蛍光となるので、萎縮範囲をフォローしていくことができます。
b. PCVではポリープ状病巣が、急峻なRPEの隆起としてOCTで観察されます。
c. 1型は網膜色素上皮を超えないCNVですが、OCTAでは脈絡膜血管まで見ることができるので検出することができます。
d. PDTでは黄斑部にレーザーを当てるので視力の良い症例には慎重に適応を考える必要があります。
e. 抗VEGFの反復投与で脈絡膜は薄くなります。
49問:網膜血管腫状増殖
答えはa, b
RAPは両眼性が多いです。
時間差でもう片眼に出る場合もあるので、片眼性でも正常な方の眼底も注意深くフォローが必要です。
軟性ドルーゼンやreticular pseudo drusenがリスク因子です。
選択肢のc〜eはいずれもPCVの特徴です。
50問:疾患と自覚の組み合わせ
答えはa, c
a. 黄斑前膜では歪視や大視症をきたします。前膜によって中央に網膜が収縮すると視細胞が密になることが大視症の一因ではないかと言われています。反対に中心性漿液性網脈絡膜症ではSRFによって網膜が引き伸ばされて視細胞が疎となるので小視症となるようです。
b. Fisherは外眼筋麻痺ですので視力障害はありません。
d. Best病は網膜色素上皮のClイオンの調整を行うベストロフィンの異常により、黄斑部に異常な沈着物が貯まる病気です。視力低下はありますが周辺部は正常なので夜盲はありません。
e. エタンブトール視神経症では両耳側半盲が特徴的です。中心暗点もありますが、専門医試験では耳側半盲が問われがちです。
51問:原田病
答えはd
原田病では急性期では、隔壁を伴う漿液性剥離が非常に特徴的な所見で、脈絡膜肥厚や網膜色素上皮の波打ち所見を認めます。
典型的な漿液性剥離があれば診断には困らないと思いますが、両視神経乳頭腫脹と網膜色素上皮の波打ち所見だけの症例では視神経炎などと誤診されている場合があるので注意です。
治療後も正常と比べると脈絡膜厚は分厚い傾向にありますが、慢性期になると菲薄化していきます。
網膜内層の肥厚を引き起こすのは網膜動脈閉塞などの疾患です。
原田病では網膜動脈の異常は伴いません。
ざっくりですがぶどう膜炎において、静脈炎は感染、非感染様々な疾患で起こりますが、動脈炎を合併するものは感染性の可能性が高いです(細菌性眼内炎やARNなど)。
そして動脈炎によって網膜内層障害が起こると内顆粒層にある双極細胞やミュラー細胞が障害されるので、ERGではb波が減弱した陰性型となります。
細菌性眼内炎でERGをとって陰性型ならすぐに手術をすべきと言われるのは、動脈炎が起こっている、つまり網膜まで感染が波及していることを示唆しているからです。
52問:Behcet病
答えはb
a. かつてはサルコイドーシス、原田病とともに3大ぶどう膜炎といわれましたが減少傾向で、現在はぶどう膜炎の原因第6位です。
1位 サルコイドーシス
2位 原田病
3位 ヘルペス
4位 急性前部ぶどう膜炎
5位 強膜ぶどう膜炎
b. HLA A26, B51と関連します。
c.前房蓄膿は好中球です。リンパ球がたまるのは肉芽腫性ぶどう膜炎です。ベーチェットは非肉芽腫性で好中球による前房蓄膿はかたまりをつくらず、さらさらなので体位で動きます。
急性前部ぶどう膜炎も非肉芽腫性なので好中球による前房蓄膿だと思いますが、こちらはフィブリンの析出も伴うのでドロドロの前房蓄膿となります。
d.一番多いのは口腔内アフタで、ほぼ必発です。
e. 診断確定後はの治療は発作期と発作予防の2種類の治療があります。
眼症状に対しては発作期にはステロイドによる消炎を行います。
発作予防の第一選択はコルヒチンですが、発作を繰り返す症例にはシクロスポリンなどの免疫抑制剤や、抗TNF-α抗体であるレミケードやヒュミラを使います。
53問:感染性ぶどう膜網膜炎
答えはd
2021年にJJOにpublishされた、ぶどう膜炎の日本における大規模調査の結果では、感染性のぶどう膜網膜炎の最も多い原因疾患は急性網膜壊死(ARN)でした。
同じ論文の中ではARNの中でもVZVが原因の最多と報告されています。
参考文献:https://pubmed.ncbi.nlm.nih.gov/33694024/
54問:視神経乳頭炎
答えはb
視神経乳頭炎を来すぶどう膜炎としては猫ひっかき病が有名で、他にはサルコイドーシスや原田病でも乳頭炎を伴うことがあります。
梅毒の眼症状はなんでもありなので、常に鑑別に入ります。
乾癬に伴うぶどう膜炎は急性前部ぶどう膜炎ですので乳頭炎は伴いません。
急性前部ぶどう膜炎は他にも強直性脊椎炎や炎症性腸疾患などにも伴います。
詳しくはブログ記事を参照ください。
55問:サルコイドーシス
答えはa, b, e
サルコイドーシス臨床診断基準は以下のものがあります。
- 両側肺門リンパ節腫脹
- ACE or リゾチーム高値
- sIL-2R高値
- Gaシンチ、FDG-PETで集積
- 気管支肺胞洗浄(BAL)でリンパ球比率上昇(CD4/CD8>3.5)
また、眼サルコイドーシスの診断基準についても出題される可能性がありますので
詳細はこちらのブログ記事を参照ください。
56問:薬剤性ぶどう膜炎
答えはa
ニボルマブ(オプジーボ)やイピリムマブ(ヤーボイ)は免疫チェックポイント阻害薬という比較的新しい抗がん剤ですが、原田病類似のぶどう膜炎症状を引き起こすことがわかっています。
実際めちゃくちゃ珍しいわけではなく、私も2例ほど経験がありますのでこれらの薬剤使用中の方のぶどう膜炎では鑑別に入れる必要があります。
参考文献:https://webview.isho.jp/journal/detail/abs/10.11477/mf.1410212621、http://journal.nichigan.or.jp/Disp?style=abst&vol=121&year=2017&mag=0&number=9&start=712
アダリムマブ(ヒュミラ)は抗TNF-α抗体でぶどう膜炎の治療に使われます。
ベバシズマブは抗VEGF薬の抗がん剤です。
リツキシマブは悪性リンパ腫などの腫瘍化したB細胞の表面にあるCD20抗原に対する抗体で、抗がん剤として使用されます。
インフリキシマブはアダリムマブと同じく抗TNF-α抗体で、ぶどう膜炎ではベーチェット病にだけ適応が通っています。
57問:クロロキン網膜症
答えはc
クロロキンによる網膜症は、薬剤の累積量が増えるとともに発生率が上がり、特に5年以降で1%を超えてきます。
ですのでアメリカでは投与から5年経過後からの定期的な眼科検査を推奨しています。
ヒドロキシクロロキンは今後も適応拡大されていくにつれ、網膜症と出会う確率も増えていきますし、専門医試験でも狙われやすいと思うので日眼から出ているヒドロキシクロロキン適正使用の手引きも一度読んでおくべきで、10ページ程度ですのですぐに読めると思います。
58問:眼虚血症候群
答えはd
前眼部虚血が起これば前房炎症も出ますし、網膜の動脈循環不全により網膜斑状出血が見られ、腕網膜還流時間や網膜内還流時間の延長も引き起こします。
網膜動脈の拍動も内頸動脈の狭窄などにより眼動脈圧が下がると見られるようです。
動脈だけでなく静脈の拡張も見られることがあり、Venous Stasis Retinopathy(VSR)と呼ばれます。
VSRでは蛇行を伴わない静脈拡張が特徴と言われますので、dが誤りです。
59問:ムコ多糖症
答えはb, d
ムコ多糖には多数の型がありますが、眼科で重要なのはHunterとHurler、Scheie症候群があります。
HurlerとScheieは同じムコ多糖症1型ですが重症度によって呼び名が少し変わるようです。
Hurlerが重症、Scheieが軽症、Hurler-Scheieが中間です。
これらは全て網膜色素変性症を合併する疾患としても覚えておく必要があります。
ムコ多糖症はほとんどが常染色体劣性遺伝です。代謝疾患は基本的に常劣と覚えておいて良いと思います。
例外としてHunterだけはX染色体伴性劣性遺伝です。
漫画のHUNTER×HUNTERではHunterの間にXがあるのでX-linkと覚えていました。
他にはHunterは角膜混濁をきたしませんが、HurlerやScheieは角膜混濁をきたします。
ハンターは角膜が濁ると狩りが出来ないから濁らないとこじつけで覚えていました。
60問:赤緑試験
答えはa, e
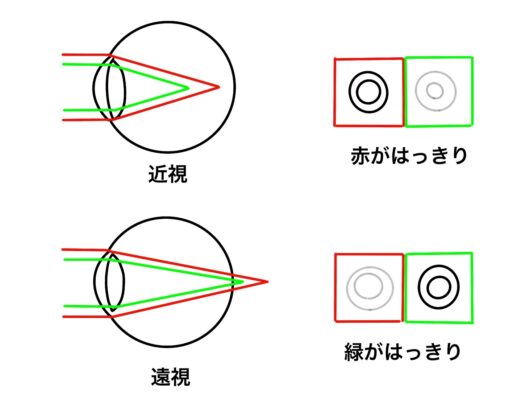
a. 球面レンズの過矯正などの有無を調べるために行う検査なので乱視矯正は行っておきます。
b. 色収差を利用した検査です。色の波長による屈折の角度の違いがあるのでそれを利用しています。
c. 可色光では赤が最も波長が長く、紫が最も短いです。波長が長ければ長いほど後方に焦点を結びます。ですので赤が奥、緑が手前になります。
d. 近視の場合は赤がよく見える場合は網膜より手前に像が結んでいる状態なので、低矯正です。過矯正、つまり網膜より奥に像が結んでいる場合は緑がくっきり見えるはずです。
e. 問題文の通りで、球面レンズの過矯正をみるための検査です
61問:フォトレフラクション法
答えはa
フォトレフラクション法を用いた検査機械では遠くにある機械を見るだけで屈折値を計測することができます。
とくにレフの機械に顎を乗せられなかったり、手持ちレフも嫌がるような小児でも遠方から計測出来るという利点があります。
ですので小児の弱視スクリーニングとして有効ですが、感度は高いものの特異度が低いという問題点があります。つまり偽陽性が高いです。
器械近視というのは近くの器械を見ようとすることで調節が入って近視化するもので、これは遠方を見るため器械近視が入りにくいです。
まだまだ検査精度には問題があり、あくまでスクリーニング程度ですので眼鏡処方には使いません。
調節麻痺薬を使うと、より検査精度は上がりますが、調節麻痺無しでも検査をすることができます。
角膜曲率半径は計測できません。
日本弱視斜視学会、日本小児眼科学会から出ている運用マニュアルのpdfも参照ください。
62問:検影法
答えはa
a. 検査は開散光で行います。収束光で行った場合には逆の動きになります。
b, e. 検査距離は50cmでやるのが一般的ですので+2.0Dのレンズで50cmで中和すれば正視です。
c. 散瞳が必要ですが、レフの検査が出来ないような乳幼児でも簡易的にレフ値を測定出来る良い方法です。
d. 板付きレンズは眼前約12mmの位置におきます。ちょうど眼鏡のレンズの距離と同じ位置です。
検影法はとっつき辛いですが、必ず試験に出るので試験直前でも良いので一度は気合いをいれて勉強しておくと良いと思います。
63問:斜視に対するボツリヌス毒素注射
答えはd, e
ボツリヌス毒素は神経から筋肉への接合部を阻害することで筋を弛緩させることができます。
これを利用して例えば麻痺性斜視では麻痺筋の拮抗筋にボツリヌスをうつことで第一眼位を正位にもってくることができます。
重症筋無力症でも同じく神経筋接合部を阻害する抗体ができることが病因です。ですので重症筋無力症患者では悪化させてしまうのでボツリヌス治療は禁忌となっています。
a. 適応は12歳以上です。
b, c. 上下斜視や麻痺性斜視にも使用できます。
d. 上直筋や上斜筋に打つときには上眼瞼挙筋に広がると眼瞼下垂をきたします。
e. 筋電図機能のついた注射針のようなものを用いて、確実に筋を同定してそのままボツリヌス毒素を注入します。
日本眼科学会からボツリヌス治療のガイドラインも出ていますのでこちらも参照下さい。
64問:微小斜視
答えはc, e
微小斜視は斜視角が10Δ未満の軽度の斜視です。
斜視眼では中心窩からわずかにずれたところで固視するので調和性網膜異常対応となり、軽度の弱視をきたします。
微小斜視は通常のカバーアンカバー試験では検出しにくく、4Δ基底外方試験が診断に有用です。
斜視角が小さいことから見逃されやすく、難治性です。
a. 弱視はしばしば認めます。
b. 内斜視だけではありません。
c. おおまかな立体視はあります。しかし詳細な立体視は獲得困難です。
d. 眼位ズレは10Δ未満です。
e.問題文の通りです。
65問:メビウス症候群
答えはb
メビウス症候群は先天性の顔面神経麻痺と外転神経麻痺をきたす疾患です。
瞳孔不同は動眼神経麻痺の症状
内転時の瞼裂狭小はDuane症候群
内転時の上転障害は下斜筋障害でみられます。
66問:斜視の病態
答えはd
a. 感覚性斜視は視機能障害によって起こる斜視で、乳幼児期には内斜視になりますが、ある一定以上の年齢での発症では外斜視となります。廃用性斜視とも呼ばれます。
b. 間欠性外斜視では弱視になりにくく両眼視機能も良好なことが多いです。その分外れた時には複視を自覚する症例もあります。
c. 先天内斜視は乳児内斜視とも呼ばれ、生後6ヶ月以内に発生する斜視のことです。
d. 屈折性調節性内斜視が遠視によって調節性輻輳が起こるので内斜視になるのに対して、非屈折性調節性内斜視では遠視がなくても、近くを見ようとした際に通常よりも強い調節性輻輳が起こるせいで内斜視が起こる疾患です。
AC/A比が大きいとも言います。
ピント調節を少しでもかけると内斜視になってしまうので、調節が不要になるように二焦点眼鏡や累進屈折眼鏡などで治療します。
e. 眼球がスムーズに動くために赤道部を取り囲む眼窩プーリーというものが存在するのですが、外直筋と上直筋の間のプーリーはLR-SR bandと呼ばれ、加齢により劣化しやすく、歳とともに千切れることがあります。
LR-SRバンドが千切れると外直筋は下方に落ち込み、眼球は外方回旋しますので、滑車神経麻痺と鑑別が必要です。
MRIでLR-SR bandの断裂を確認できれば確定診断です。
ちなみに強度近視では眼球が非常に大きいため、眼窩プーリーに負担をかけやすく、LR-SRバンドが千切れると、眼球自体が外上方に完全に脱臼してしまうことがあります。この場合眼位は内下方に固定されてほとんど動かない状態になり、これを固定内斜視と呼びます。
sagging eye症候群も固定内斜視も眼窩プーリーが関与する疾患なのでからめて出題されたのかなと思います。
特にsagging eye症候群は最近のトピックで、原因不明の滑車神経麻痺?虚血?と考えられていた高齢者の中に一定数含まれているので鑑別としても知っておくと良いと思います。
近々出題されるのではと思っていたのですが、ようやく今年初出題でしたね。
67問:眼鏡のプリズム効果
答えはc
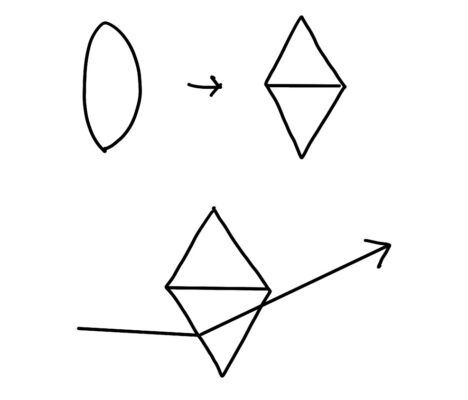
凸レンズの場合はシェーマのように二つのプリズムが合わさっていると考えることができます。
なので、中心から下方にズレた場合には基底上方のプリズムに光が入ったのと同じと考えられますので、上向きに光は曲がります。
そして眼鏡によるプリズム効果はプレンティスの式で表されます。
プリズム(Δ)=ズレた距離(cm)×レンズ度数(D)
右眼は1×2=2Δ
左眼は1×6=6Δ
どちらも上向きですので、その差は4Δとなります。
68問:色覚検査
答えはd
a, b. パネルD-15は、結果用紙に書き入れた形で、1型、2型、3型の判定を行えますが2色覚か3色覚かを判定することは出来ませんのでaは誤りなように思います。
重症度判定は行うことができます。
正常なら色覚正常というわけではなく、正常の人の10分の1程度の色覚があれば異常なしとなるようです。
ですのでpassできたとしても職業規制は受ける可能性があります。
一般的には異常3色覚のほうが軽症で2色覚のほうが重症な傾向にありますが、異常3色覚でもpassできない場合がありますし、2色覚でもpass出来ることもあります。
実際僕自身1型2色覚ですが問題なくD-15はpassできます。
c. 全ての人に見える指標、1型色覚異常では見えない指標、2型色覚異常では見えない指標などがあり、全て読めないと桿体一色覚というわけではありません。
d.石原式もSPP-1も先天性が多い赤緑色覚異常を見る検査ですが、石原式では色覚異常があると読めない数字が多いのに対して、SPP-1では正常と色覚異常で見える数字が違うという形式です。
なので石原式と比べると色覚異常があっても読める数字が多いので、被験者が精神的に楽というメリットがあります。ですのでこれが正解です。
ちなにSPP-2は後天色覚異常(青黄異常)を検出するのに使います。
e. 石原式で問題無かったとしてもSPP-1で異常となることは起こり得ます。どちらも感度が高い検査ではありますが。
69問:視神経乳頭の先天異常
答えはa
a. 傾斜乳頭症候群は、眼杯裂の閉鎖不全によって乳頭が上下方向に傾斜する疾患で、下方が欠損して見えます。
下方の網膜も豹紋状となったりコーヌスを伴ったりします。
マ盲点が上方に拡大したような視野障害が出ますが、視力予後不良というわけではありません。
b. その通りです。特に前部虚血性視神経症を片眼に起こした患者の、もう片眼を見ると小乳頭であることが多く、disc at riskと呼ばれます。
ちなみに原田病も前部虚血性視神経症のリクスと言われます。
c. 朝顔症候群は視神経の先天異常の一つで、乳頭領域が拡大・陥凹し、陥凹底は白色組織で覆われます。
d. 視神経乳頭コロボーマは眼杯裂の閉鎖不全によって起こります。眼杯裂は下方が最後に閉じるので、コロボーマも下方にできます。
e. 中隔視神経形成異常症、もしくはドモルシア(De Morsier)症候群と呼ばれる疾患があります。
これは透明中隔欠損と視神経低形成に、下垂体機能低下症を伴う先天異常疾患です。
脳と眼と下垂体の3症状を来す典型例は30%のみで、視覚障害、てんかん発作や脳性麻痺などを併発します。
国の指定難病にも登録されています。
70問:うっ血乳頭
答えはe
a. マリオット盲点拡大などを生じます。
b. うっ血乳頭は基本的には頭蓋内圧亢進に伴い乳頭腫脹を起こしたものです。一方乳頭腫脹の原因にはうっ血乳頭だけでなく視神経炎や原田病など様々な疾患がありますので同義ではありません。
c.Foster-Kennedy症候群のように、脳腫瘍によって片眼の視神経が長期圧迫により萎縮した状態で、頭蓋内圧亢進があると、患眼は視神経萎縮により蒼白となり、健眼はうっ血乳頭となります。
ちなみに片眼に前部虚血性視神経症の歴があり、もう片眼にも前部虚血性視神経症を起こした場合は過去に罹患した眼は乳頭蒼白となり、activeな眼では乳頭腫脹があるので偽Foster-Kennedy症候群と呼ばれます。
d. Foster-Kennedy症候群の例のように基本的には萎縮した視神経ではうっ血乳頭は生じません。
e. 脳静脈洞血栓症でも頭蓋内圧亢進を引き起こし、うっ血乳頭をきたします。
脳腫瘍がないにもかかわらず、重度のうっ血乳頭を認める場合には特発性頭蓋内圧亢進症や脳静脈洞血栓症の可能性を考える必要があります。
また、MRIで頭蓋内圧亢進を示唆する所見としては①視神経の延長蛇行②視神経周囲髄液腔の拡大③眼球後部の平坦化などの所見が参考になります。
特に眼球の付け根の部分の視神経周囲髄液腔や、眼球後部の平坦化は慣れれば見分けやすいので見る癖をつけると良いと思います。
71問:外傷性視神経症
答えはe
a. 外傷なので基本的に男性に多いです。
b. 典型例は眉毛の外側の打撲により、視神経管内の直接的な視神経障害や、浮腫や出血による2次的な視神経障害を引き起こします。
視神経管骨折が無かったとしても視神経障害は起こり得ます。
c. 実際は患眼の瞳孔の方が大きく感じる気がしますが、教科書的には僚眼からの間接対光反射により瞳孔の左右差は出にくいです。瞳孔左右差が顕著なのは視神経ではなく動眼神経障害です。
d. 受傷直後から視力低下や視野障害をきたします。
e. 外傷後3週間前後くらいから蒼白しはじめ、1ヶ月程で視神経萎縮となるのでこれを正解に選びました。
72問:水平半盲
答えはc, e
a. 典型視神経炎と同じく中心暗点などとなります。
b. 外傷性視神経症では決まった視野障害パターンはなく、中心視野障害や周辺視野障害など様々な視野障害をとります。
c. 虚血性視神経症では水平半盲が典型的です。虚血が影響するので睡眠時など血圧が低い時に起こり、起床時に気づくというパターンが多いです。
d. レーベルでは中心暗点が多く、周辺視野は比較的保たれることが多いです。
e. 抗AQP4抗体陽性視神経炎では様々な視野障害パターンをとり得ますが、典型視神経炎と比べて水平半盲が多かったという報告があります。
73問:小児の視神経炎
答えはc
小児視神経炎の特徴としては両眼性、乳頭炎型が多い傾向にあります。初期に高度な視力障害を起こしますがステロイド治療への反応性は良好で視力予後は良好です。
しかし抗MOG抗体陽性例などでは再発を繰り返していくうちに視力が悪くなっていってしまう例もあるので要注意です。
74問:MLF症候群
答えはa
a. MLF症候群は片眼の内転障害を認める疾患ですが、水平眼球運動中枢からの信号の障害です。
輻輳の中枢は水平眼球運動とは別ですので、輻輳は可能です。
輻輳ができるかどうかが大きな鑑別点となりますので水平眼球運動障害を見た時には必ず輻輳を確認すべきです。
b. 輻輳後退眼振はパリノー症候群で見られる症状です。松果体腫瘍などによる中脳背側の障害で、上方注視麻痺を起こします。上を向くことが出来ませんが、上を向こうとしてもらうと眼球が輻輳しながら奥に引っ込むような特殊な眼振を誘発できます。これが輻輳後退眼振です。
c. MLFでは患側の内転障害です。
d. 両側性の原因は多発性硬化症が多いと言われています。
e. MLFやPPRFは橋に存在するのに対して、滑車神経核は中脳にあるので合併することは稀です。
PPRFやMLFに関してはややこしいと思いますが、放置せずにどこかでしっかりと時間をとって理解するべきだと思います。
水平眼球運動の記事を参考にシェーマを書き写してみて、真っ白の紙に一から自分でかけるようになった時には他人に説明できるくらいまで理解出来ていると思います。
75問:左滑車神経麻痺
答えはb, e
左滑車神経麻痺では
左眼上斜視、左外方回旋、左眼の内転時の下転障害を認めます。
上斜筋は眼球が内転した状態での下転作用を持っているので、内転時に斜め上方向の眼位となり、下斜筋過動のように見えます。
また、左側に頭を傾けると左眼が上転します。
上斜筋の動きについて自信が無い先生は眼球運動の記事や頭部傾斜試験の記事を参照ください。
76問:動眼神経麻痺と滑車神経麻痺
答えはe
滑車神経核からは反対側の上斜筋を支配しているので、同側の動眼神経麻痺+滑車神経麻痺であれば中脳ではな
片側の動眼神経麻痺と滑車神経麻痺なのでこれら二つの神経が通る海綿静脈洞が答えです。選択肢にはありませんが上眼窩裂部の障害である上眼窩裂症候群でも同様の症状をきたす可能性があります。
眼窩先端部の障害では視神経障害も合併するため違います。
動眼神経核と滑車神経核はどちらも中脳にあるのでこちらも正解と考えてしまいがちですが、滑車神経は対側支配なので、片側の二つの新計画を巻き込む病変なら病側の動眼神経麻痺と反対側の滑車神経麻痺となります。
77問:原発小児緑内障
答えはa, c
a. 眼圧コントロールがついても高眼圧に伴う角膜混濁などにより弱視になることがあるので、アイパッチなど弱視治療を併用します。
b. α2刺激薬であるアイファガンはBBBの未熟な小児では禁忌です。
c. 第一選択は線維柱帯切開術か隅角切開術だと思うのですがこれ正解で良いかと思いました。
d. 線維柱帯切除術は線維柱帯切開術や隅角切開術無効例で適応となります。
乳幼児は代謝拮抗薬を使っても濾過胞を作るのが難しかったり、今後の人生における濾過胞感染リスクなどがあるので慎重に適応を判断する必要があります。
代謝拮抗薬の使用は禁忌ではありません。
e. プレートのあるチューブシャント手術は、海外では通常の濾過手術無効例に行われるとのことですが、日本ではまだエビデンスは無いとガイドラインに記載されています。
海外の報告を見る限りは小児に対するバルベルトの成績不良というわけでは無さそうです。
78問:OCT
答えはb, e
cpRNFL厚は加齢とともに減少します。
また、強度近視があると上下耳側が厚い2峰性のパターンが耳側に偏位するので、正常でも異常と判断される場合があります。
逆に白内障術後にはcpRNFL厚さが増加すると報告されており、これは白内障により術前はcpRNFLが過小評価されている可能性が示唆されています。
セグメンテーションエラーがあるともちろんcpRNFLに影響します。
79問:悪性緑内障
答えはc
悪性緑内障は毛様体の前方回旋や、硝子体腔内への房水異常流入などによって、硝子体が前方偏位することで閉塞隅角となり、高眼圧をきたします。
a. 浅前房と高眼圧を呈します。
b. 薬物治療としてはアトロピンによる瞳孔散大と毛様体弛緩を行います。副交感神経作動薬では縮瞳して毛様体前方突出を悪化させるので禁忌です。
c. 悪性緑内障では硝子体の前方移動があるので、前房は非常に浅くなります。
d, e. 手術治療としてはYAGレーザーもしくは硝子体手術で後嚢や前部硝子体膜切開をして、病態を解除するのが重要です。
80問:緑内障の進行に関わる危険因子
答えはd
過去問で出された緑内障リスクは以下の通りです。
高眼圧
大きなC/D比(リムが薄い)
薄い中心角膜厚
近視
高齢
乳頭出血(NTGに多い)
低血圧
低い眼灌流圧(平均血圧-眼圧)
心疾患
そして今回の試験で初めて出題された角膜ヒステリシスは近年注目されてきており、角膜が外力で凹んだあとにどれだけ凹んだままでいるかの指標です。
ヒステリシスが高いとは、低反発枕のように角膜が凹んだあともなかなか元に戻らないことを言います。
角膜ヒステリシスが低い、つまり角膜が硬い人は緑内障進行リスクが高いとされています。
81問:緑内障の視野障害
答えはb, e
a. 実性暗点とは自覚出来る暗点のことで、緑内障は基本的に自覚しにくいため虚性暗点です。
b. 問題文の通りです。
c. 下方に向かって乳頭陥凹拡大が進行しやすいので、上方視野が先にやられます。
d. 後期緑内障では30度以内の視野検査では真っ黒になってしまうので、残存した中心視野を細かく評価するためにハンフリー10-2が有用です。
e. ハンフリー24-2では異常が無い症例でも、10-2では軽度の異常があったという報告があります。
参考文献:https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4204644/
82問:眼圧下降薬と副作用
答えはa
a. 傾眠を引き起こすのはα2刺激薬のアイファガンです。運転中の眠気が出たりすることもあるので長距離運転をするような人には注意です。傾眠ということは脳に作用しており、BBBが未熟な小児(特に乳幼児)には禁忌となっています。
b. アイファガンやグラナテックはアレルギーが特に多いです。
c. βブロッカーは喘息禁忌は有名ですね。既往歴を聞き忘れないように注意です。
d. ROCK阻害薬であるグラナテックは充血が強いのと、アレルギーが多いのが問題です。
e. プロスタグランジンF2a関連薬のタプロスは皮膚の色素沈着やDUESを認めます。
ちなみに最近出てきているエイベリスはEP2受容体関連薬で、偽水晶体眼に使うと黄斑浮腫の副作用を起こしやすいので、水晶体眼にのみ推奨です。
ちなみに右眼だけ眼内レンズで、左眼にだけエイベリスを使うというのもダメです
83問:Schwartz症候群
答えはd
Schwartz症候群は網膜裂孔や剥離によって脱落した視細胞外節が、前房に到達して線維柱帯を閉塞することで、高眼圧となる疾患です。
一般的に裂孔原性網膜剥離では眼圧は下がりますが、上がっている時はこの疾患を考えます。
84問:分散型粘弾性物質
答えはd, e
a, b, cはいずれも凝集型の特徴です。
過去問で出題されていたヒアルロン酸の特徴を羅列しておきます。
高分子:凝集性が高く、前房保持能が高いが灌流時に除去されやすい。
低分子:分散しやすいので前房保持能は劣るが、角膜内皮保護能が高く、灌流時に除去されにくい
凝集型にはヒアルロン酸ナトリウムが配合されている
分散型にはコンドロイチン硫酸ナトリウムが配合されている
ソフトシェルテクニックでは凝集型と分散型を同時に使って内皮を保護する。
85問:選択的レーザー線維柱帯形成術
答えはe
a. SLTは532nmのQスイッチ半波長YAGレーザーを用います。
b. 照射痕は観察できません。
c. SLT用レンズは照射部が見えればいいので基本1面鏡です。
d. スポットサイズは400μm、時間は3ナノ秒、
e. パワーは0.4〜1.2mJ程度で、気泡が出たらパワーを弱めます。
照射部位は線維柱帯で、照射部位が重ならないように1/2周〜全周に照射します。
86問:白内障手術併用眼内ドレーン
答えはb
iStentは初期から中期の開放隅角緑内障に適応があり、白内障手術時に併用で行います。
日本眼科学会からも文書が公開されており、適応や除外基準など見ておくと良いと思います。
a. 前房出血はおこります。
b. 合っていると思います。
c. 白内障手術との併用のみ適応があります。
d. 乱視についての記載は見つけられませんでした。線維柱帯に入れるので乱視は関係ないように思いました。
e. トラベクレクトミーが緑内障手術の中では最も下降効果が強いです。iStentはトラベクレクトミーほどの下降効果はありません。初期から中期の緑内障に低侵襲で少しでも眼圧が下げれるというのがウリのようです。
87問:全層角膜移植手術
答えはa, b
カッチン角膜剪刀は名前の通り角膜移植の際に角膜を切るハサミです。
フリリンガリングは移植時に強膜に縫い付けて、眼球の形状を保つものです。
カフークデュアルブレードはMIGS(低侵襲緑内障手術)ですね。
88問:白内障術後眼内炎
答えはc, d
白内障術後眼内炎は発症時期により急性、亜急性、慢性の3つに分けられます。
術後早期眼内炎の起因菌となるのは、黄色ぶどう球菌、腸球菌、緑膿菌などの強毒菌と呼ばれるものです。
術後2週間程度に亜急性に起こる眼内炎の起因菌は表皮ぶどう球菌などの弱毒菌です。
そして遅発生眼内炎とも呼ばれる慢性の眼内炎の起因菌はアクネ菌です。
細菌は学名でも出題されるので一般名と合わせて覚えておく必要があります
89問:白内障術後の裂孔原性網膜剥離
答えはa
「網膜剥離を起こす頻度は手術を受けていない眼で0.01%、白内障手術を受けるとリスクが2〜3倍、後嚢破損や硝子体脱があればさらに高率となる」と眼科学に記載がありますので0.05%が最も答えに近いかなと思います。
90問:後天鼻涙管閉塞
答えはb
先天性鼻涙管閉塞では涙囊ブジーを行うことがありますが、後天性のものに対してはブジーを行ったとしても、再閉塞を起こしてしまうのでブジー単独ではやりません。
チューブ留置や涙囊鼻腔吻合術などを行います。
91問:涙点プラグ
答えはa
a. 涙点プラグの挿入はまず、サイズを測定して、それに応じた涙点プラグを選んで挿入します。
b. プラグは上下の涙点に入れないときちんとした効果が得られません。
c. 脱落後も再挿入できます。
d. 素材はシリコンです。
e. 埋没したプラグは鼻腔内に流れずに涙小管内につまってしまい、感染などを引き起こした際には摘出手術を要します。
迷入を防ぐために糸を通した涙点プラグもあります。
92問:結膜嚢形成術
答えはe
結膜嚢形成術は癒着した結膜を剥がすだけのものから、たるんだ結膜を切除したり、欠損した結膜を補填したりと様々な方法がありますが、一言でざっくりと言うと正常な結膜の状態をつくる手術です。
a. 熱傷で癒着したり欠損した結膜を治す必要がある場合に行います。
b. 眼瞼腫瘍を切除した後に、結膜欠損部の縫合や補填が必要な場合などに行います。
c. 結膜弛緩に対して結膜嚢形成術が行われることが多く、弛んだ結膜を切除したりします。
d. 上輪部角結膜炎では上方の結膜弛緩を合併することが多く、結膜嚢形成術を行うことがあります。
e. 神経麻痺性角膜症と結膜は関係しないので、これが答えです。
93問:線維柱帯切除術
答えはb, c, e
術後結膜穿孔部があればリークと過剰濾過による浅前房を認めます。
悪性緑内障というのは房水が後方に迷入してしまうことで、硝子体へ流れ込み、硝子体容積の増大を引き起こし、浅前房化と高眼圧をきたした状態です。
毛様体剥離を合併すると一過性の低眼圧と浅前房をきたします。
94問:濃度について
答えはb, e
a. SF6ガスは20%までなので誤り。
b. キシロカイン点眼は2%のものと4%のものがあるので正解です。
c. ポピドンヨード液は10%なので誤り。
d. オキシグルタチオンは0.0184%なので誤り。
e. トリアムシノロンは10mg/mlが基本で、1%の濃度ですので正解です。
95問:網膜光凝固
答えはb, e
a. 網膜光凝固の機序は網膜色素上皮にあるメラニン色素に吸収されたエネルギーが熱エネルギーとなり、周囲の組織を熱変性させています。
b. パターン照射では経時的に凝固斑が縮小化するので、新生血管の退縮を狙う場合には凝固不足となることがあるので注意です。
c. 眼科臨床プラクティスでは照射直後にハローの認められない弱い凝固斑(淡い白濁)を目指すとありました。
d.パターンスキャンレーザーでは照射時間が短く、痛みは通常よりも軽度です。
e. 緑色レーザーは中間透光体の混濁があると、眼底まで到達しにくいです。より長波長の赤色光のほうが到達しやすいです。
96問:トリアムシノロンアセトニド
答えはb
硝子体内注射で適応があるのは糖尿病黄斑浮腫とオペ時の可視化のみです。
テノン嚢下注射の適応が通っているのは以下の3つです。
- 糖尿病黄斑浮腫
- 網膜静脈閉塞症
- 非感染性ぶどう膜炎
97問:外方回旋偏位
答えはa
a. 上直筋には上転作用と内方回旋作用があります。後転するとこの二つの作用が弱まるので、内方回旋が弱まり、外方回旋偏位が増大します。
b. 下直筋は下転作用と外方回旋作用があり、後転するとこれらが弱まりますので内方回旋偏位が増大します。
c. 下直筋を鼻側へ移動すると内方回旋偏位が増大します。
d. 上斜筋前部前転術は別名、原田-伊藤法と呼ばれ、上斜筋を強めて内方回旋偏位を増大させます。
上斜筋麻痺に対して行います。
e. 下斜筋後転をすると下斜筋の外方回旋作用が弱まるので内方回旋偏位が増大します。
98問:術式と疾患の組み合わせ
答えはa, c
Knapp法というのはdouble elevator palsyに対する治療で外直筋と内直筋を、上直筋付着部に縫着する手術です。
他の選択肢の術式は全て、外転神経麻痺か先天眼振に対する手術です。
この二つの疾患に対する術式は色々な名前がついていて試験にも狙われ得るので直前でも良いので丸暗記しておくと良いと思います。
99問:内境界膜剥離
答えはb, d, e
特発生黄斑円孔で内境界膜剥離は用いられます。
近年は閉じにくい円孔に対しては、黄斑部のILMを残すfovea sparing法や、残したILMを円孔側に反転させるinverted ILM flap technique、網膜移植などの術式があります。
内境界膜剥離は後部硝子体剥離のあとに行います。粘弾性物質はinverted法でflapをくっつけるために使用することはありますが、内境界膜剥離には使用しません。
内境界膜のめくりかたによって術後視野障害の原因となることがあります。
100問:Irvine-Gass症候群
答えはb, c, d, (e)?
Irvine-Gass症候群というのは白内障術後に嚢胞様黄斑浮腫を起こしたもののことです。
これを予防するために白内障術後点眼としてNSAIDs点眼を使用します。
低眼圧は関係ありません。
CMEがメインですが広い範囲のびまん生浮腫となることもあります。
治療や予防のためにステロイドが有効であり、NSAIDsとの併用が行われたり、テノン嚢下注射や硝子体注射なども有効性が報告されています。
おそらくb, c, dが出題者の想定していた正解だと思うのですが、eye wikiを見る限り、eの選択肢の抗VEGFについてもベバシズマブの有効性が報告されているようです。
ステロイド不応例に効果があった報告や、日本からも有効であった報告が出ていますのでこちらも正解な気がします。
ぐちょぽいの外来経験を全部詰め込んだ本ができました!
興味のある方は、ぜひこちらからチェックしてみてください👇













