第31回 眼科専門医認定試験 一般問題の解説をはじめていきます。
公式解答は発表されておりませんので間違い箇所がございましたらお問い合わせ欄もしくはTwitterのDMより指摘いただければ助かります。
問題については以下↓の眼科学会ホームページよりダウンロード出来ます。
目次
1問:黄斑部の解剖
答えはd, e
黄斑部には網膜10層のうち外網状層から網膜色素上皮層までしかありません。
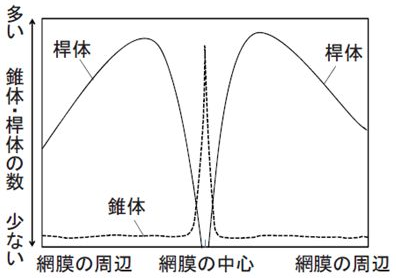
網膜の解剖図を見て欲しいのですが、錐体や桿体などの視細胞は外顆粒層に存在していて内顆粒層にある双極細胞や水平細胞へと足を伸ばしています。
黄斑部では内顆粒層が無いので視細胞は黄斑周辺の双極細胞へと斜めに長い足を伸ばす必要があり、この斜めの神経線維の集合がHenleの線維層と呼ばれます。
外顆粒層を出た線維が斜めに伸びるので、外網状層の外顆粒層寄りのところにHenleの線維層を形成します。
ちなみにこのHenleの線維層に沿って硬性白斑が沈着すると高血圧網膜症や猫ひっかき病で見られるような星芒状黄斑となります。
Henleの線維層には頭にHassallがつきません。
hassall-henle小体という加齢性により出来る角膜内皮周辺部の瘤との引っかけ問題だと思いますのでaは間違いです。
キサントフィルは視細胞外接にあるのでbは誤り。
このキサントフィルが黄色く見えるので黄斑と呼ばれます。
参考文献:https://pubmed.ncbi.nlm.nih.gov/20494651/
中心窩の無血管域は300〜500μm程度ですのでcは誤りです。
視神経乳頭の直径が約1.5mm、網膜静脈の視神経乳頭に入る部分の太さが約120μmです。
全てを覚えていなくても、例えば視神経乳頭の直径だけ覚えていれば試験では臨床問題で眼底写真があると思うのでそれを見ながらサイズを測れば大体黄斑部はdiscの1/3くらいだな、と解答出来ると思います。
ちなみに網膜静脈はドルーゼンのサイズを測る指標としても使え、静脈の直径の半分以下を硬性ドルーゼン、以上を軟性ドルーゼンと呼び、静脈の直径を超えるのはlarge drusenと呼ばれてAMDの大きなリスクとなりますので臨床的にも重要です。
脈絡毛細血管板の網目は周辺部よりも黄斑部で密なのでdは正しいです。
錐体と桿体細胞の分布に関する有名な図を貼りましたが、見ての通り黄斑部には桿体がなく錐体だけです。
また、網膜のシェーマでは外網状層〜網膜色素上皮層には視細胞とミュラー細胞の突起しかありませんので、eは正しいです。
2問:角膜輪部の解剖
正解はa, c
a.輪部は上方が最も広いのでaは正しい。
b.gray zoneは角膜と結膜の移行部なので誤り。
c.Schwallbe線はデスメ膜が終わる部分ですので正しい。
ちなみにAxenfeld-Rieger奇形やアラジール症候群では、このSchwallbe線が前房側に偏位することで、角膜周辺部に輪状の白濁として観察され、後部胎生環と呼ばれます。
d. POVは上下で明瞭です。
e. 線維柱帯内皮網のことでしょうか?
房水流出抵抗は線維柱帯内皮網で一番高いという記述と、シュレム管結合組織で一番高いというものを見つけました。どちらにせよeは誤りなのですが…
ちなみに線維柱帯切開術ではこの線維柱帯内皮網やシュレム管結合組織部を切開します。
3問:強膜の厚さについて
正解はe
強膜は視神経乳頭周囲で最も厚く1.0mmです。
最も薄いのは外直筋付着部で0.3mmです。
ここは薄いため鈍的外傷による眼球破裂の好発部位の一つですので臨床的にも重要です。
4問:細胞の形状について
答えはb, c, e
内皮細胞が六角形なのはわかると思います。
他ですが、基本的に上皮細胞や上皮由来の組織は六角形になって構造的安定性を高める傾向にあります。
とりあえず上皮=六角形で覚えておいて、例外があれば適宜追加で覚えると良いかと。
参考文献:https://www.jstage.jst.go.jp/article/biophys/55/4/55_210/_pdf
5問:胎生裂の閉鎖不全と関連する疾患
答えはa, d
朝顔症候群は視神経の先天異常を認める疾患で、胎生裂の閉鎖不全が原因と言われます。
基本的に片眼性で視力障害は無いものから重篤なものまで様々です。
また中枢神経疾患の合併を認めやすいので、全身精査が必要です。
視神経所見は乳頭の拡大と漏斗状陥凹、乳頭周囲網脈絡膜の色素異常、放射状に直線に伸びる網膜血管、乳頭中心を覆うグリア組織などを特徴とします。
この視神経乳頭が朝顔のように見えることから朝顔症候群と呼ばれます。
眼合併症としては漿液性網膜剥離を30%程度に認めます。
中枢神経の合併症としては経蝶形骨脳ヘルニアが多いです。
蝶形骨に円形の欠損部ができることにより、そこから髄膜が落ち込んでしまうことで起こります。
これが髄膜瘤となり、鼻腔に出てくることで気道閉塞、鼻漏、いびきなどを認めます。
髄膜瘤をポリープと間違って生検してしまうと命に関わるので注意が必要です。
ちなみに問題文にある胎生裂は眼杯裂と眼杯茎裂を合わせたものなので、ほとんど同じと思っていいと思います。
この下方向の裂け目のところが成長とともに閉じていくのですが、閉じ切らないと今回の答えのような疾患の原因となります。
コロボーマがその代表的な疾患で、下方が閉じないためほとんどのコロボーマは6時方向にみられます。
6問:眼運動神経について
答えはe
僕が考えるに、このような一般問題はただ丸暗記するのではなく、その解剖がどのように臨床において重要かを考えることで知識が繋がるとおもいます。
a.神経の細さは臨床に関係ないので出題者の意図はわかりませんが、 上斜筋の運動神経だけの滑車神経が12脳神経の中で最も情報量がすくないため細いのだと思います。
b.滑車神経が脳幹の背側を交差しているのは外傷における滑車神経麻痺を考える上で大切です。虚血や脳卒中では基本的に滑車神経は片側の障害ですが、強い頭部外傷では脳幹部が衝撃によって滑車神経の交差部を障害するので両側滑車神経麻痺となります。
両側滑車神経麻痺では第一眼位では両眼ともわずかに上転して左右差が無いため正位に見えるので見逃しやすいです。
外方回旋による回旋斜視があったり、道路の中央分離帯が二重に見えるなどの症状から疑います。
c. 眼運動神経は全て海綿静脈洞を通り、上眼窩裂を通ります。全ての眼球運動が障害される場合にはこれらの場所の障害、もしくは全身性の疾患を考えます。
d. 特にIC-PC動脈瘤による圧迫性動眼神経障害では瞳孔不同と眼瞼下垂を認めます。
e. 神経核の場所については詳しい場所の分布までは余力のある人だけでいいのではとおもいます。
最低限覚えておくべきことは下記の場所にそれぞれの神経核があるということです。
中脳: Ⅲ, Ⅳ
橋: Ⅴ, Ⅵ, Ⅶ, Ⅷ
延髄: Ⅸ, Ⅹ, Ⅺ, Ⅻ
上から2個、4個、4個と覚えています。
7問:発生
答えはb
脈絡膜は神経堤由来です。
発生起源の覚え方についてはこちらの記事を参照ください。
覚えにくい所だと毛様体上皮や虹彩上皮は神経外胚葉由来ですが、虹彩実質は神経堤由来です。
これは毛様体や虹彩の上皮は網膜の神経成分が伸びていったものなので、これらの上皮は感覚網膜と同じ神経外胚葉由来となります。
8問:OCTにおけるEZ
答えはc
EZは視細胞の内節と外節の接合部のことと本に書いてあることが多いですが、視細胞内接遠位端と同じ意味です。
ちなみにeの網膜色素上皮-錐体外接接合部はCOSTの部分ですので合わせて覚えておくと良いと思います。
9問:網膜病変と存在部位
答えはb, c
b.軟性白斑は神経節細胞の虚血性浮腫によって起こるので、神経節細胞がある神経線維層にみられます
c. 網膜は内層を網膜中心動脈由来の血流が、外層を脈絡膜由来の血流が栄養しています。DMなどでは末梢血管の透過性亢進により嚢胞様浮腫が起こるので、栄養血管の最末端の外網状層や内顆粒層に浮腫が起こりやすいです。
d.斑状出血はDMの毛細血管瘤によるもので、網膜由来の血管の末梢に瘤を作りやすいので内顆粒層や内網状層に多いです。
e.刷毛状出血は神経線維層に沿った出血で見られ、神経の走行に沿っているので特徴的な見た目となります。
10問:外眼筋の作用
答えはb, c
眼球運動についてもかなり昔に解説したので、過去ログのURL貼っておきます。
以下の2記事を読んでいただければと思います。
11問:眼瞼挙上作用のある筋
答えはa, d, e
眼瞼下垂患者では、下垂を代償するために前頭筋を使って眼瞼を挙上しようとしていることが多いです。
真の挙筋力を測るためには前頭筋の影響を排除するために眉毛を押さえた状態で眼瞼の状態を見ます。
眼瞼挙筋は動眼神経支配で、Muller筋は交感神経支配です。
Hornerでの眼瞼下垂はMuller筋の障害によります。
ちなみに眼輪筋は眼を閉じる筋で顔面神経支配です。
側頭筋は咀嚼筋の一つです。
12問:基底膜について
答えはa, c, e
まず網膜の内境界膜は基底膜ですが、外境界膜はミュラー細胞の先端が視細胞内節の周りを囲んでいる所で、膜のように見えるのでこのような名前ですが実際は膜ではありません。
同様に角膜でもデスメ膜は基底膜ですが、ボーマン層は基底膜ではありません。
ボーマン膜と書かれている書籍や文献もありますが、膜では無いのでボーマン層と呼ぶのが正しいです。
内境界膜はミュラー細胞の基底膜、水晶体前嚢は水晶体上皮細胞の基底膜、Descemet膜は角膜内皮細胞の基底膜です。
基底膜はPAS染色で陽性となることも合わせて覚えておくと良いと思います。
13問:Bモード検査
答えはb, d
a. 視神経乳頭と連続しない膜様反射は後部硝子体の特徴です。網膜剥離では視神経乳頭と繋がって見えます。
b. BモードでのTサインは後部強膜炎に特徴的です。
強膜の炎症によりテノン嚢下に浸出液が溜まることで、視神経の陰影と合わせてTのように見えるというものです。
後部強膜炎は原田病との鑑別に悩むことが多いですが、このTサインが診断の決め手となることもあります。
c. 脈絡膜骨腫は名前の通り骨成分のある腫瘍なのでBモードエコーではアコースティックシャドーとなりますので誤りです。
d. 網膜芽細胞腫はCTなどで石灰化を伴うことが有名で、エコーでは石灰化は高反射としてうつります。
e. 脈絡膜悪性黒色腫は表面が高反射となりますが、嚢胞状ではありません。
14問:OCTアンギオ
答えはc, e
OCTAはようやく臨床にも広がってきているところなので難しい問題は作らないはずなので、一度でも撮影したことのある先生は解けたと思います。この問題で問われている程度のことを知っておけば十分なのではと個人的には思っています。
a. 広角よりも狭いほうが鮮明で解像度が高いです。
b. 現状黄斑部を中心とした狭い範囲しか撮影できないので、最周辺部は見れません。
最近は画角が広いものやパノラマ画像も発達していますがオプトスにはまだまだ範囲では敵いません。
c. 画像を重ね合わせるため撮影に時間がかかるのが一つのデメリットで、撮影中の固視不良や瞬目がアーチファクトの原因となります。
d. FAGと比べて漏出が評価出来ないというのがOCTAのデメリットの一つです。
e. FAGと比べて層別の血管の評価が出来るのはOCTAのメリットの一つです。
15問:隅角検査
答えはb
a. 隅角検査は基本的に縮瞳状態で行います。ぶどう膜炎では散瞳する前に観察する癖をつけると良いと思います。
b. 記述の通りです。隅角検査では角膜側からシュワルベ線、線維柱帯、強膜岬、毛様体帯、毛様体の順に並んでいます。
隅角を見る時は、線維柱帯と毛様体の間の白いラインである強膜岬が目印となります。
この強膜岬よりも虹彩側が見えていれば開放隅角と言えると思います。
c. 隅角手術は直接法です。それに対して診察で使う3ミラーや隅角鏡は間接法です。
d. 隅角にも正常血管はあります。
正常血管は直線状に伸びているのに対して、新生血管は双葉🌱のように分かれているのが特徴です。
e. 静的隅角検査は光量を下げて圧迫しないように観察します。
動的隅角検査では光量を上げて縮瞳させて、圧迫も併用しながら観察します。
16問:非接触型眼圧計
答えはb, d, e
a. 点眼麻酔を使うのは接触型です。
b. c. d. e.
非接触型眼圧計は角膜に空気を当てて、どれぐらい角膜が凹むかによって眼圧を測定しています。
ですので同じ眼圧でも角膜が薄いとより凹みますので低めの眼圧に、厚いとあまり凹まないので高めの眼圧に測定されます。
低眼圧では低めに、高眼圧では高めに測定されてしまいます。
非接触型眼圧計ではある瞬間の眼圧しか測定できないため、脈波の影響を見るために3回測定します。
17問:全視野ERG
答えはa, e
a.はEOGで異常が出ますがERGは正常。
b.コロイデレミアは初期から全ての反応が全体的に減弱してflatになります。
c.先天網膜分離症はフラッシュで陰性型となります。
d.悪性腫瘍随伴ではflatとなります。
e.は多局所ERGで黄斑部分にだけ異常が出る疾患で、周辺部は正常なため全視野ERGでは正常となります。
18問:Lockwood靭帯
答えはc
Lockwood靭帯というのは下眼瞼にある靭帯で、下眼瞼牽引筋群と下斜筋、下直筋を繋いでいます。
これがあるおかげで、下を見たときには自動的に下眼瞼も一緒に下がります。
また、斜視手術で下直筋や下斜筋を触る際には術後下眼瞼の異常を引き起こすことがあります。
19問:日本の視覚障害者の現況
答えはb, e
これは消去法で解くと良い気がします。
a. 全盲者は医学の発達により減少しているようです。
b. 緑内障、網膜色素変性症、糖尿病網膜症、加齢黄斑変性などが視覚障害の主要な原因ですので正しい。
c. 障害年金と身体障害者の基準は別です。
d.手帳の交付は都道府県もしくは政令指定都市や中核市へ行います。
e. 身体障害者手帳数は見つけられませんでしたが、消去法でこれが正解でした。
20問:世界の視覚障害
答えはc, d
a.明確な記述は見つけられませんでしたが、高齢者の方が多いと思います。
b, e. 世界の失明の最大原因は白内障で、緑内障は2位です。
ちなみに失明の定義は視力0.05未満のことで、全盲は光覚弁無しです。
c.失明原因でなく、視覚障害の最大原因は屈折異常です。
d.屈折異常や白内障など回避可能な原因が多いです。
21問:臓器提供
答えはd, e
臓器移植の適応となる臓器は以下の通りです。
心臓、肺、肝臓、腎臓、膵臓、小腸、眼球
これらは脳死後全て提供可能です。
この中でも心停止後、つまり血流が無くなったあとでも提供可能なのは腎臓、膵臓、眼球の3つだけです。
22問:角膜移植
答えはe
2009年の改正臓器移植法で、親族への優先提供の意思表示が出来るようになったのと、死後家族の書面による承諾があれば臓器移植が可能となりました。
家族による承諾が出来るようになったため、意思表示の出来なかった15歳未満の方からも臓器移植が可能となりました。
提供登録者数は残念ながら伸び悩んでいるようです。
海外からの輸入角膜は全国的に使用されています。
23問:医薬品副作用被害救済制度
答えはb, d
医薬品副作用被害救済制度は、医薬品を適正に使用したにも関わらず発生した副作用のせいで、入院が必要になったり日常生活が著しく制限されたり、死亡した場合に適応されます。
医薬品には通常処方される薬品だけでなく、薬局やドラッグストアで購入した医薬品も含まれます。
しかし抗がん剤は対象除外医薬品となっています。
※給付の例外
- 法定予防接種によるもの。(別の救済制度の対象となるため)
ちなみに任意予防接種は医薬品副作用被害救済制度の適応となりますので、子宮頸がんワクチンによる被害は対象となります。 - 医薬品の製造業者の過失によって、損害賠償責任が明らかな場合。
- 救命のためにやむを得ず使用料を超えて薬剤を使用したことによる健康被害。
- 副作用による健康被害が軽症の場合(入院を要するほどでない、日常生活が著しく制限されるほどでない)。
- 医薬品の適応外使用によるもの。
24問:視覚障害認定
答えはd

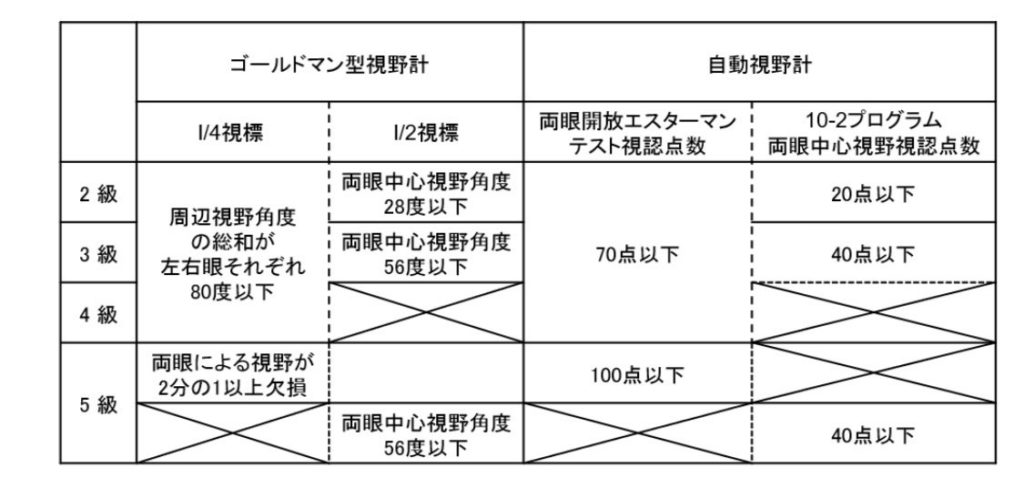
上記まとめによると、dが6級に相当します。
25問:指定難病
答えはe
難病とは治療方法がわかっておらず、長期療養を必要とすることで経済的負担があるものを言います。
この中で以下の要件を満たすものを指定難病と呼びます。
- 患者数が全国の人口の0.1%に達しない。
- 客観的な診断基準が確立していること。
と言っても、考えて解けるような問題ではありません。
指定難病の公式サイトで関連学会に眼科が入っているものは30個程度なので全て書き出しておきます。
臨床でも対象患者には難病の話をする必要があるので、ある程度は把握しておくべきだと思います。もし抜けがあればお問い合わせから教えていただければ助かります。
- 重症筋無力症
- 多発性硬化症/視神経脊髄炎
- 天疱瘡
- 表皮水疱症
- スィーブンスジョンソン
- 高安動脈炎
- 巨細胞性動脈炎
- 悪性関節リウマチ
- 全身性エリテマトーデス
- シェーグレン症候群
- ベーチェット病
- サルコイドーシス
- 網膜色素変性症
- スタージウェーバー症候群
- 結節性硬化症
- 先天性魚鱗癬
- 類天疱瘡
- 眼皮膚白皮症
- 弾性線維性仮性黄色腫
- マルファン症候群
- エーラスダンロース症候群
- ウィルソン病
- ウェルナー症候群
- コケイン(コカイン)症候群
- 強直性脊椎炎
- IgG4関連疾患
- 黄斑ジストロフィー
- レーベル遺伝性視神経症
- アッシャー症候群
- 前眼部形成異常
- 無虹彩症
- 膠様滴状角膜ジストロフィー
26問:保険適応
答えはd, e
a, b, cはいずれも臨床で行われていますが全て適応外使用となっています。
ちなみに未熟児網膜症については2019年にルセンティス(ラニビズマブ)が適応となりました。
2020年の春からアフリベルセプト(アイリーア)が血管新生緑内障に適応となりました。
d, eは正しいです。
27問:眼窩内異物に対する検査
答えはb
CT値は水を0として数字が大きいほど高吸収、低いほど低吸収となります。
金属イオン系は高吸収気味で、脂肪は低吸収です。
ですのでガラスは高吸収となります。
また組織に炎症が起こると高吸収になります。
MRIでは
T1強調では、脂肪が白く見えて水が黒く見えます。
また多くの腫瘍も黒く見えます。
T2強調では、脂肪や水が白く見えます。多くの腫瘍は白く見えます。炎症所見があると白くなるので、神経の炎症を見るにはT2の脂肪抑制が使われます。
上記の通り腫瘍系はT1 low, T2 highが基本ですがこれが逆転するのが悪性黒色腫です。
28問:基底細胞癌
答えはc
ヒトの皮膚は表面から、表皮、真皮、深部の皮下組織に分けられます。
表皮は表面から角質層、顆粒層、有棘層、基底層の4つの層に分かれています。
基底細胞癌はこの基底層から発生する癌です。
基底層にはメラノサイトもあるので色素を伴った腫瘍として観察されることが多いです。はじめはホクロと勘違いされることが多いです。
高齢者に多く、紫外線や外傷、火傷や放射線による皮膚障害などがリスク因子です。
進行は緩徐で、転移することは稀で生命予後は良好です。
好発部位は顔面で、なかでも眼瞼、鼻翼、耳介後方などです。
眼瞼の中でも下眼瞼が最も多くみられます。
病理所見では皮膚の表面ではなく、基底層の方から細胞が増殖しています。
腫瘍の辺縁に並ぶ細胞は紡錘型の核で、柵状に配列しています。
また色素細胞も認めます。
29問:複視の日内変動
答えはd
複視の程度に日内変動があると言われた場合にはまず、重症筋無力症を考えます。
症状は夕方に増悪するのが特徴的です。
これに対して甲状腺眼症の複視は朝に最も悪いと言われますので対比して覚えておくと良いと思います。
この問題の選択肢の中では頭部MRI検査も行う必要があると思いますが、まず行うと言われると、アイスパックテストです。
30問:急性出血性結膜炎
答えはb, d
急性出血性結膜炎はエンテロウイルス70やコクサッキーA24変異株によって引き起こされる結膜炎です。
結膜下出血、眼脂、流涙、充血、眼瞼腫脹などの症状を両眼に認めます。
症状は両眼に起こり、強い異物感を認めることが多く、患者は発症時刻を覚えていることもしばしばあります。
アデノウイルスと同じウイルス性結膜炎なので、濾胞性結膜炎を呈し、結膜下出血も必発ではないので所見だけでアデノウイルス結膜炎と鑑別するのは難しいです。
病名から結膜下出血が必発のように考えがちですので注意してください。
潜伏期間に関しては急性出血性結膜炎は潜伏期間が24時間程度なのに対して、アデノウイルスやクラミジア結膜炎は1週間程度です。
診断は急激な発症と強い自覚症状のある濾胞性結膜炎でアデノウイルス迅速検査が陰性だった場合に鑑別にあげます。
しかし、アデノウイルスの検査は感度が6〜7割程度と低いため陰性であったとしてもアデノウイルス結膜炎を除外することは出来ません。
一方、エンテロウイルスやコクサッキーウイルスの分離は難しく、検査キットもありません。
寛解期に多発性角膜上皮下浸潤を認めるのはアデノウイルスの特徴です。
31問:新生児クラミジア結膜炎
答えはb
クラミジアの潜伏期間は先日も書きましたが1週間程度ですので、生後5〜12日程度で発症します。
32問:アデノウイルスの消毒
答えはe
アデノウイルスの消毒に効果が無いものとしては、eのクロルヘキシジンの他には逆性石鹸(塩化ベンザルコニウムなど)、過酸化水素、ホウ素などが挙げられます。
エタノールは80%以上で有効です。
アデノウイルスの消毒に効果があるものの一覧表

33問:涙液減少
選択肢は全て涙液減少の原因となるように思いますが、あえて2つ選ぶとすればドライアイ診療ガイドラインに明確に記載のあるa,eだと思います。
しかし、bのVDT作業時間の増加と涙腺機能低下に関する論文がガイドラインで引用されていますし、cの関節リウマチと涙液減少の関連について示唆される過去問も存在しています。
参考文献:ドライアイ診療ガイドラインpdf(2019年5月10日)
また、dの顔面神経麻痺も涙液減少の原因となることがあるので下記に解説致します。
顔面神経について
顔面神経は狭義の顔面神経(運動神経)と中間神経(副交感神経)の2つから成っており、中間神経は膝神経節というところから涙腺に神経を伸ばしており、涙液分泌を引き起こします。
末梢性顔面神経麻痺では膝神経節より遠位の障害なら涙液の分泌障害はありませんが、近位の場合は分泌障害を引き起こします。
問題の意図が狭義の顔面神経麻痺を指すのであればこれは涙液減少の原因とはならず、閉瞼障害によるドライアイを認めます。
涙液分泌について
涙液分泌は以下の3種類に分けられます。
- 基礎分泌
平常時にも常に涙液が分泌されており、これを基礎分泌と呼びます。
これは交感神経の作用によります。 - 情動性分泌
名前の通り悲しみや感動などに伴う流涙のことです。副交感神経の作用によります。 - 刺激性分泌
三叉神経が眼表面の刺激を感知し、それにより副交感神経を通じて涙液が分泌されます。
三叉神経の受容体は以下の3つが存在します。

34問:Mooren角膜潰瘍
答えはd, e
a.周辺部角膜潰瘍やMooren潰瘍では強い毛様充血や眼痛を訴えます。
b. 外傷の既往がないのに、角膜潰瘍による菲薄化が進行します。
c. 抗DNA抗体はSLEなどで陽性となる自己抗体です。周辺部角膜潰瘍は関節リウマチやウェゲナー肉芽腫症(GPA)などを基礎疾患として持つのに対して、Mooren潰瘍とは基礎疾患を持たない周辺部潰瘍のことを言います。
d.掘れ込みの深い角膜炎潰瘍が特徴的なので正しいです。
細菌性角膜潰瘍と比べると、細菌性角膜潰瘍では掘れ込みよりも周囲の角膜実質浮腫やデスメ膜皺壁が強いです。
一方でMooren潰瘍は実質浮腫などは軽度な割に潰瘍の掘れ込みが深くなっており、時に穿孔に至ります。
e.Mooren潰瘍や周辺部潰瘍はいずれも輪部の血管からの自己免疫的機序により引き起こされます。ですので透明帯をもたずに連続した病変となります。
治療は問題文の通り輪部の病的結膜の切除と角膜上皮形成術が行われることがあります。
35問:角膜ヘルペス
答えはb, e
a. 角膜ヘルペスは潜伏感染の再発のたて抗体価での診断価値は低いです。
b. 問題文の通りで正しいです。
c. 地図状角膜炎とは上皮型角膜ヘルペスの樹枝状病変が大きくなってきて地図のようになったものを言います。
もちろん樹枝状病変を伴います。
また、時に細菌性角膜潰瘍やアカントアメーバなどがヘルペスと誤診される例がありますが、地図状病変となっていても端をみるとターミナルバルブになっているはずですので、これがあれば自信を持ってヘルペスを疑えます。
d. 上皮型のヘルペスは三叉神経に潜伏したヘルペスウイルスが再活性化することで引き起こされるので、ウイルス自体が原因です。一方で実質型のヘルペスはウイルスに対する抗原抗体反応による角膜実質混濁が原因です。
なので実質型ヘルペスは抗ウイルス薬だけでは抗原抗体反応を止めることができないのでステロイドによる治療が必要です。
実質型では免疫応答に伴う免疫輪も認めます。
e. 上記の通り実質型では混濁を認め、瘢痕期には残ることもあります。
36問:真菌性角膜炎
答えはa, c
a. 真菌性角膜炎は原因が酵母と糸状菌で特徴が大きく変わります。
カンジダなどの酵母様真菌による角膜炎は、都会型とも呼ばれており長期ステロイド点眼使用患者にみられます。
ステロイドの局所免疫抑制によって通常は病原性を持ちにくい真菌が角膜炎の原因となります。
移植後は長期ステロイドを使用するので正しいです。
b. この問題文は細菌性角膜炎の特徴を言っているのでしょうか?
酵母様真菌の角膜炎は硬く、糸状菌では柔らかいです。
真菌性角膜炎では角膜上皮の融解は細菌性ほど強く無いので「陥凹した」というのが合いませんし、硬さについても酵母と糸状菌で違うので、真菌性角膜炎とひとくくりに書かれており合いません。
c. 糸状菌による角膜炎は田舎型とも言われており、問題文の通りで植物による外傷に続発して発生することが多いです。
d. 羽毛状潰瘍は糸状菌に認められる特徴です。
e. 真菌自体が前房に侵入しなくても炎症が波及するだけで前房蓄膿を生じます。
特に糸状菌は前房側に進展する傾向にありますので前房蓄膿を合併する頻度が多いです。
37問:アカントアメーバ角膜炎
答えはb, d, e
a. アカントアメーバの原因の多くは外傷ではなく、コンタクトレンズ関連です。
アメーバは水道水の中にもいるのでコンタクトの不適切な管理で引き起こされます。
2weekコンタクトで一番多い印象です。
b. アカントアメーバは角膜の神経に沿って放射状の病変を認めるのが特徴で、これを見たらアカントアメーバを強く疑います。
スクレラルスキャッタリングで観察します。
c. オルソケラトロジーはコンタクトを使用するので、アカントアメーバの原因となります。
d. ファンギフローラY染色は真菌の細胞壁やアメーバcystにあるセルロースが染まります。
細菌にはセルロースが無いので染まりません。
ちなみにセルロースは真菌などが死んでもマクロファージに貪食されずに角膜に残り、それに対する免疫応答で角膜混濁が悪化するので、真菌やアメーバでは角膜擦過が必要なのではないかという話を聞いたことがあります。
e. アメーバには有効な薬剤がはっきりしていないため、抗真菌薬だけでなく、ポリヘキサメチレンビグアナイド(PHMB)やクロルヘキシジンといった消毒薬の点眼も治療に使います。
38問:ドライアイの確定診断
答えはd
これは解説不要ですね。
参天製薬にもらえる眼科分類表in your pocketには様々な疾患の診断基準やstage分類などがよくまとまっていますので、この内容は全て覚えておけば一般問題や記述問題にも役立つと思います。
ドライアイ診断基準もこちらに入っていますので答えられなかった方は見直しておくと良いと思います。
39問:LASIK合併症
答えはa, b, e
主要なレーシックの合併症についてまとめておきます。
- 術後感染
術後フラップ下に細菌感染を起こすことがあります。
起因菌として非定型抗酸菌が特徴的です。 - 夜間視の変化
レーシックでは角膜中央6mm程度を削ります。
夜瞳孔が広がると、削っていない周囲角膜からの光も瞳孔に入るので光に後光がさしたような輪が見える現象(ハロー)や光が広がって眩しく見える現象(グレア)を感じるようになります。 - ドライアイ
角膜を切除することで角膜の三叉神経を切ってしまい角膜知覚の低下によるドライアイが生じます。 - 不完全フラップ
角膜フラップ作製時に、角膜実質へのレーザー照射で十分なフラップが出来ない場合があります。 - フラップのずれ
術後角膜に力が加わるとフラップにズレが生じることがあります。 - フラップ下層間炎症
フラップと実質の間に炎症が強く出ることがあります。 - 角膜上皮下混濁
PRK後に生じる一過性の角膜混濁です。 - 上皮迷入
フラップの接着が不良だったり、フラップの下に角膜上皮細胞が残っていたりした場合に角膜上皮細胞がフラップの下で増殖して混濁を生じることがあります。 - 角膜拡張症(ケラトエクタジア)
まれに体質的に術後角膜が薄くなり突出してきて術後近視がどんどん進むことがあります。円錐角膜のようなイメージです。
リスクファクターとしては潜在性円錐角膜があります。
40問:コンタクト関連角膜炎
答えはc
コンタクトユーザーで短期に重症化して角膜融解を来すと言えば緑膿菌です。
緑膿菌などのグラム陰性菌による角膜炎では菌自体が角膜融解を引き起こす作用だけでなく、菌のエンドトキシンによってMMPsを介した免疫応答が引き起こされて角膜融解を引き起こすという2つの経路があり、急速に角膜融解が起こります。
41問:OCT所見
答えはb, c
a. CSCでは脈絡膜の肥厚が特徴的です。他にはパキコロイドネオバスキュロパチーや原田病で肥厚します。
高齢化や近視眼では菲薄化します。
b. PCVの診断にはICGAがスタンダードですが、近年OCTだけでもある程度診断出来るという流れになっており、double layer signは重要な所見です。
c. 近視性脈絡膜新生血管では新生血管が網膜下の高反射物質として観察できます。
d. operculumというのは蓋という意味で、黄斑円孔stage3で認める所見です。
e. CRAOの急性期は網膜内層の浮腫が起こるので高反射化します。
42問:黄斑円孔
答えはa, c
a. 主訴は歪視が最も多いです。
b. 外傷でも起こることがあります。
c. ILM剥離後は、耳側網膜が菲薄化することや、中心窩網膜が視神経方向に移動すること、黄斑部の形態が非対称な傾斜を示すことなどが報告されています。
d. ILM剥離をしなくても閉鎖が得られる症例はあります。
e. 外傷の場合は自然閉鎖することがあるので、まずは経過観察です。
通常の黄斑円孔だけでなく、micro holeといって小さな円孔を作り、閉鎖したあともEZの一部欠損が残るような症例もあります。
43問:抗VEGF薬の適応
答えはc, d
a.軟性ドルーゼンの中でも特に125μm(discに入る直前の中心静脈の直径くらい)を超えるものをlarge drusenと呼び、AMDの大きなリスクファクターとなっていますが、ドルーゼンだけでは治療適応とはなりません。
b. そのような事実はありません。
c. これは問題文の通りです。
d. 常識的にもそんな気はしますよね。マスク有りと無しでの比較などは倫理的に難しいと思います。
e. 脈絡膜新生血管を伴う網膜色素上皮剥離にも抗VEGFは有効です。
44問:脈絡膜新生血管
答えはb, c, d
ベーチェット病は脈絡膜新生血管は関係ありませんね。
腫瘍系については、脈絡膜骨腫や脈絡膜母斑などの良性腫瘍では腫瘍の圧迫による脈絡膜循環不全が起こって、脈絡膜新生血管を引き起こします。
一方脈絡膜悪性黒色腫などの悪性腫瘍ではあまり脈絡膜新生血管は合併しないようです。
私自身腫瘍は苦手分野であまりわかっていないのですが、悪性腫瘍は周囲を圧迫するのではなく浸潤していくので、脈絡膜循環不全が起きないのかな?と思っています。
もし、詳細ご存知の方がいらっしゃれば教えていただきたいです。
点状脈絡膜内層症(PIC)は白点症候群の一つで脈絡膜の炎症性疾患です。
脈絡膜新生血管を高率に合併するのが特徴的です。
他に白点症候群では多巣性脈絡膜炎などでも脈絡膜新生血管を合併します。
45問:多発性後極部色素上皮症(MPPE)
答えはb, c
普段はMPPEと呼んでいますが、このように日本名で出されるとどの病気だっけ?ということになることもあるので日本語名も併せて覚えておくのが大切だと思います。
a. CSCと同じく中年男性です
b. CSCと同じく脈絡膜肥厚と黄斑部の脈絡膜中大血管の拡張を認めます。
c. 問題文の通りです。
d. uveal effusionでみられる初見のようです。CSCでも見られるとの報告がありましたが、 MPPEでの報告は見つかりませんでした。
参考文献:https://jamanetwork.com/journals/jamaophthalmology/fullarticle/269196
e. ステロイドの全身投与が発症リスクであり、悪化させます。
46問:急性帯状潜在性網膜外層症(AZOOR)
答えはd
a, b, c. 若年女性の近視眼に好発します。
d. 片眼性が多いです。
Gassの論文によると61%が片眼性だったとのことです。
参考文献:https://pubmed.ncbi.nlm.nih.gov/12208243/
ただ、60%と40%とわずかな違いにも関わらず答えにするのは意地悪な問題な気がします。
眼科学(第2版)には片眼性と両眼性があると書いていてどちらが多いとは言及してません。
e. ERGは多局所ERGが診断に有用です。
全視野ERGは、病変が狭ければ正常となりますが、広ければ振幅の低下を認めます。
47問:網膜芽細胞腫
答えはb, e
eの白色瞳孔は有名だと思います。腫瘍や第一次硝子体過形成遺残、あとは網膜剥離を来すような疾患が白色瞳孔の鑑別です。
斜視については、感覚性斜視(別名廃用性斜視)がみられます。
大人では片眼の視力が失われると外斜視となっていき、廃用性斜視と呼ばれます。
一方で先天性疾患や乳幼児期に片眼の視力が失われた際に大人と違って内斜視となることが多いです。
この網膜芽細胞腫も感覚性斜視の原因となりますので、小児の内斜視を見たときには調節性や乳児内斜視だけでなく、感覚性斜視の可能性も考慮して精査することが臨床的にも重要です。
48問:stickler症候群
答えはb, d, e
stickler症候群は常染色体優性遺伝の疾患で2型コラーゲン遺伝子の異常で生じる疾患です。
裂孔原性網膜剥離を合併しやすく、家族歴がある場合にはこの疾患の可能性を考慮します。
他にも強度近視や、前部硝子体のベール状混濁(コラーゲンの異常による硝子体変性)、傍血管網膜変性などの症状を認めます。
全身症状としては口蓋裂、難聴、顔面骨形成不全、変形性関節症などを伴う場合もあります。
49問:肉芽腫性ぶどう膜炎
答えはb, d
肉芽種性ぶどう膜炎はマクロファージやリンパ球による炎症が主で、塊をつくる傾向にあるのでKPなども比較的大きく、サルコイドーシスや原田病などが代表的です。
非肉芽種性は好中球による炎症がメインで、ベーチェット病などが代表的です。
細菌感染も好中球がメインなので非肉芽種性ですね。
あとは覚え方のこつとしては、肉芽種性のぶどう膜炎は常に炎症があり、ステロイドで抑えるイメージの疾患が多いです(ステロイドを一定以上減らすと再発してくる)。
一方非肉芽種性の疾患は発作が起こっている時と、発作が無しで全く炎症の無い時期がある疾患が多いイメージです。
ベーチェット病や急性前部ぶどう膜炎などを想像していただければと思います。
あとはその原則では覚えにくいものを覚えれば大体分類出来ると思います。
例えば結核性ぶどう膜炎は細菌感染にも関わらず、結核菌に対する免疫応答が主体のため肉芽種性ぶどう膜炎となります。
50問:非感染性ぶどう膜炎の治療
答えはa
タクロリムスの内服はぶどう膜炎でも使用する可能性がありますが、点眼は春季カタルの治療に用います。
アダリムマブはヒュミラのことですね。薬系は商品名だけでなく一般名も把握しておかないと、試験では一般名で聞かれますので要注意です。
51問:急性網膜壊死(ARN)
答えはa, d, e
浅前房は原田病によくみられる所見で、虹彩結節はサルコイドーシスなどでよくみられます。
急性網膜壊死や細菌性眼内炎などの感染性ぶどう膜炎では動脈炎が起こるのが特徴的で、サルコイドーシスなどの非感染性ぶどう膜炎ではみられませんので鑑別点となります。
52問:若年性特発性関節炎
答えはc, d
若年性特発性関節炎に伴うぶどう膜炎は、一言で言うと両眼性の急性前部ぶどう膜炎というイメージです。
また、充血を伴わず白いぶどう膜炎とも言われます。
詳細は関連記事をお読みください。
53問:TNF-α阻害薬
答えはa, c, d
眼科で使用するTNF阻害薬は主にレミケードとヒュミラがあります。
レミケードはベーチェット病の発作予防に使用されます。
ヒュミラは非感染性ぶどう膜炎のうち後眼部や中間部に炎症があるものが適応となります。
ですので前眼部だけの炎症しかない急性前部ぶどう膜炎や、感染性ぶどう膜炎である結核は適応外となります。
ちなみに強膜炎も強膜ぶどう膜炎の病名なら適応が通るので、ステロイドだけでコントロールできない症例で近年使われています。
多発性硬化症に伴う視神経炎には適応はなく、むしろ脱髄性疾患には禁忌です。
視神経脊髄炎に対しては近年IL-6阻害薬のサトラリズマブ(エンスプリング)が適応となりました。
54問:未熟児網膜症
答えはd, e
未熟児網膜症の厚生省の分類には、急性期の分類だけでなく、瘢痕期の分類も存在します。
後部水晶体に線維増殖が起こることで水晶体が押されて、浅前房化し、閉塞隅角緑内障へと至ることがあります。
未熟児網膜症には国際分類と日本の厚生省分類があります。
厚生省分類が優れている点としては、この瘢痕期分類があることと、APROPを世界に先駆けてⅡ型未熟児網膜症として分類に記載していたことがあります。
未熟児網膜全般については下記記事も参照ください。
55問:眼光学
答えはe
屈折の計算は見ただけでアレルギー反応が出ると言う人も多いようなので、基礎から解説しておきます。
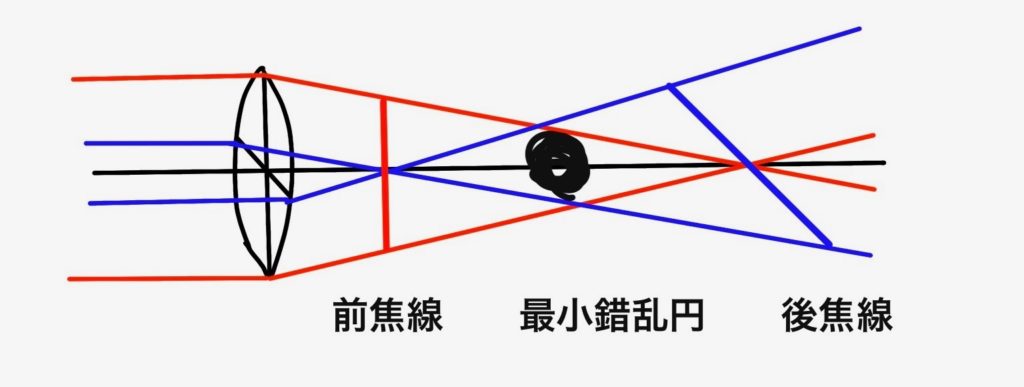
上図は倒乱視の眼に光が入ってきたときの絵です。
縦方向の光が赤、横方向の光が青です。
倒乱視なので横方向の屈折が強いため、より手前で像を結びます。
この時縦方向の光はまだ像を結んでいないため、像は縦にボケて見えます。これを前焦線といいます。
そして縦方向の光はより後方で像を結び、横にボケて見えます。これを後焦線といいます。
例えば倒乱視の目で遠方の点を見た時には前焦線では縦線に、後焦線では横線に見えます。
そしてそれらの間の最小錯乱円とよばれるところでは上下左右のブレが最も小さくなり、点に見えます。
- S面にレンズを入れる場合
プラスの度数を入れると前焦線も後焦線も最小錯乱円も全てがレンズの手前側に移動します。
逆にマイナスレンズを入れると後方に移動します。
例えば近視の人は網膜よりもレンズ側に像を結ぶのでマイナスの度数の眼鏡をかけます。 - C面のレンズを入れる場合
間違えやすいのがC面の軸は弱主経線を記載するということです。つまり実際矯正したい強主経線は記載軸より90度のところにあります。
上の倒乱視の図では乱視を減らすためには、前焦線を後ろにずらす必要があります。そのためには180度にマイナスレンズを入れる必要があり、度数の記載上は90度となります。
眼鏡を処方する上では、基本的に後焦線が網膜上に来るようにS面を調節して、C面で前焦線を後ろにずらすようにします。
なのでC面は基本的にマイナス表記となっています。
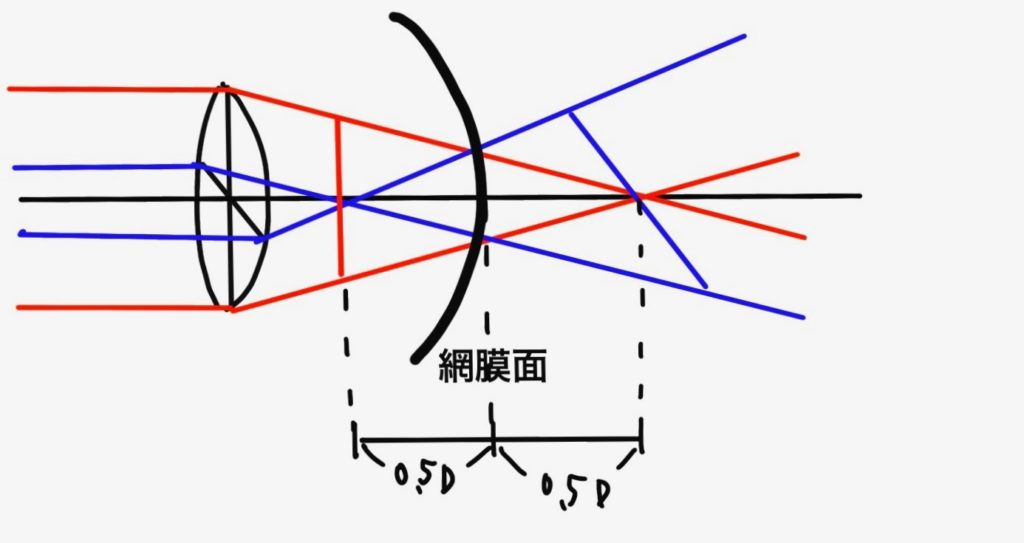
この問題では完全矯正眼鏡の度数がS+0.5D, C-1.0D 90°なので、眼鏡無しでは上の図のように、後焦線が網膜の後方0.5Dの位置に、前焦線が後焦線より1.0D前方にあると考えられます。
この状態でS+0.5D, C-1.0D 180°の眼鏡をかけると
まずS面によって全体が前方に移動するので後焦線は網膜上に、前焦線は網膜よりも1.0Dレンズ側になります。
そしてC面が180°なので、強主経線である90°の縦方向の光がより後方で像を結ぶようになり、後焦線は網膜よりも1.0D後方へ移動します。
結果として前焦線は網膜より1.0Dレンズ寄り、後焦線は網膜より1.0D後方にある状態となるので、その差である残余乱視は2.0Dとなります。
この問題はここまで考えなくても答えがだせますが、キチンと絵を描いて、前焦線と後焦線が網膜に対してどの位置にくるかを考えられれば、計算問題は解けますので、悩んだら絵を描く癖をつけたらいいかなと個人的に思っています。
本番では特に計算ミスや勘違いが起こりやすいので、こういう問題を落とすともったいないです。
56問:検影法
答えはc
検影法の基本は、開散光で50cmの距離から検査をします。
それで瞳孔に入った光が同行か中和か、逆行かによって屈折度数を測定することができます。
同行というのは入れた方向と同じ方向に光が返ってくる、中和は常に瞳孔全体から光が返ってくる状態、逆行は入れた方向と逆向きに光が返ってくる状態です。
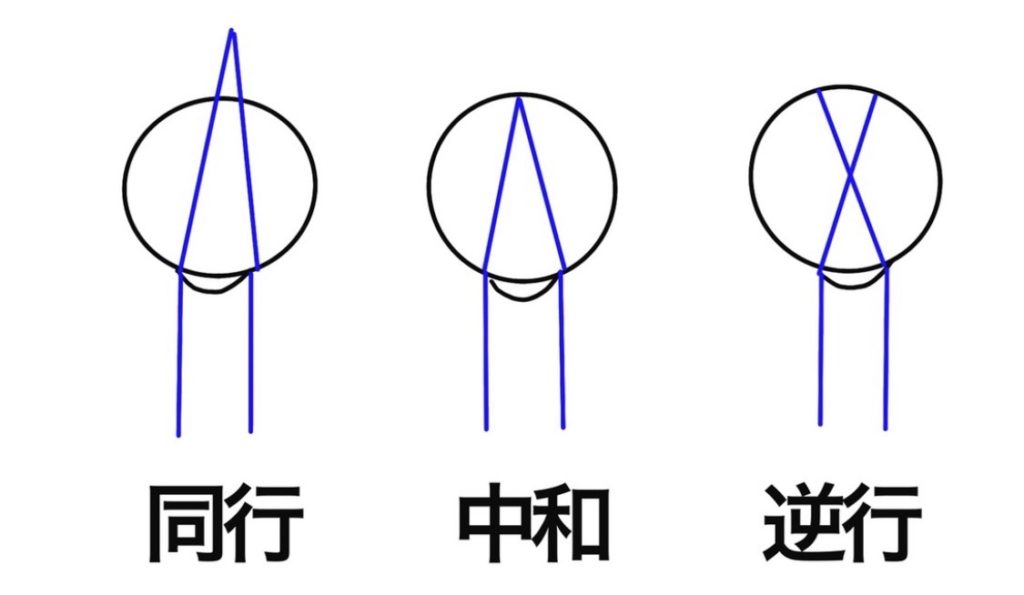
この図の一番右のように近視の場合は網膜よりも手前に像を結ぶので、光がクロスして逆行という状態になります。
ちなみに、これは覚えた方が早いのですが検者と被験者の距離によって結果が変わるので、+1/距離(m)の度数レンズを入れた状態を基準とします。
例えば50cmだと+1/0.5=+2のレンズを基準にします。
光を入れたときに逆行ならマイナス度数を強くしますし、同行ならプラス度数を強くしながら中和する点を探っていきます。
開散光が基本ですが、収束光を用いた場合には、同行と逆行が逆になると覚えておいてください。
この問題では50cmの距離で検査しているので、+2Dで中和すれば正視となります。
45°で+1.0D, 135°で+3.0Dとのことで、+2Dを基準に考えると45°は-1Dなので前焦線、135°は+1Dなので後焦線といえます。
前の問題と同じく後焦線を網膜上に持っていくためにはS+1.0D。
そして45°の前焦線を後ろに2Dずらす必要があるので、C-2.0D135°となります。
57問:調節力
答えはe
調節近点は40cmということで、1/0.4(m)= 2.5なので、-2.5Dが調節近点となります。
調節近点というのはMAX調節した時にどこまで近くが見えるかという点です。
調節力が5Dあるので、屈折度は+2.5Dとなります
58問:輻輳痙攣
答えはa, c
輻輳痙攣というのは、間欠的に輻輳が過剰となる疾患で、調節痙攣や縮瞳を伴います。
輻輳により内斜視となるのと、調節痙攣による近視化や視力障害を認めます。
外転神経麻痺の鑑別疾患としても重要で、両眼のむき運動では外転障害がありますが、片眼のひき運動では外転可能です。
また、片眼を遮蔽すると軽快する場合があります。
原因は心因性のことが多いですが、中脳周囲の脳血管障害や腫瘍、外傷などによって引き起こされることもあります。
治療は対症療法としてアトロピンなどの調節麻痺点眼と、近用眼鏡や二焦点眼鏡などを使用します。
内斜視と間違って斜視手術をしてしまうと術後外斜視となってしまうので禁忌です。
59問:弱視
答えはb
a.微小斜視弱視は、弱視の中でも最も見逃されやすい疾患なので視力の発達が不良な場合は鑑別に入れる必要があります。その他弱視のように見える疾患としては不完全型の先天性低在性夜盲などもあるので合わせて覚えておくと良いと思います。
b.問題文の通りです。そもそも小児は読み分け困難があるので、通常の視力表では視力が低めに出るので字ひとつ視力を測る必要があります。
これは発達とともに改善していきますが、弱視眼では残ることがあります。
c.交代固視が出来ると言うことは、両眼にきちんとした像を結ぶことが出来ているので弱視にはなりにくいです。
d. 健眼遮蔽は終日遮蔽を行うと弱視を作ってしまうリスクがあったり、両眼視をする時間も作る必要があります。
施設によって違いはありますが私は2〜6時間程度でやることが多いです。
e.不同視は基本的に屈折性と軸性があります。
屈折性の場合は+2Dを超える場合に眼鏡は厳しいと言われます。逆に軸性の場合は眼鏡で強制できますがコンタクトでは難しいです。
これが一般論なのですが、小児はそもそも軸性不同視が多いことと、小児は脳が適応できる範囲が広いのか多少の屈折性不同視があったとしても適応できることが多いので、まずは眼鏡での矯正を行います。
60問:乳児の遮蔽-遮蔽除去試験(CUT)
答えはc, d
a. 間欠性外斜視では遮蔽眼が外転します。
上転するのは交代性上斜位(DVD)などです。
b. 片眼の視力障害がある場合に、良い方の眼を隠すと嫌がるのが特徴的で、嫌悪反応と呼びます。視力が測定困難な小児では重要な所見です。
斜視弱視では斜視眼ではなく僚眼の遮蔽で嫌がります。
c.これはその通りです。眼振というのは急速相と緩徐相があるものが多く、急速相の向きで、どの方向に向かうかを表現します。
d. 片眼を遮蔽すると両眼視をしなくなるので頭部斜頸が改善します。
e. duaneⅠ型は患側の外転障害と、内転時の眼球陥凹が特徴的な疾患です。患側を補うために患側へのface turnがみられます。
患眼の遮蔽でface turnが改善します。
61問:強度近視を合併する疾患
答えはc
完全型先天停在性夜盲は強度近視を合併します。不全型は違いますので注意です。
uveal effusionやHallermann-Streiff症候群は逆に小眼球を合併します
62問:色覚
答えはa, e
L錐体は赤色を知覚する錐体です。
Ⅰ型2色覚ではL錐体が消失していますが、Ⅰ型3色覚ではL錐体の機能異常があるだけで消失はしていません。
青錐体1色覚ではL錐体とM錐体が両方消失しています。
63問:RAPD
答えはc, d
RAPDは基本的に患側の視神経障害で見られます。
対光反射の経路としては、視神経から視交叉を超えて、視索の途中から枝分かれをして視蓋前核、EW核を通して動眼神経へと至ります。
視神経障害だけでなく、視蓋前核へ至る前の視索の部分の障害でもRAPDを認めます。
視交叉では交叉成分が53%、非交叉が47%と交叉する神経の方が多いので、視索の障害では反対側の眼にRAPDを認めます。
その他の疾患としては、広範囲に網膜障害を起こす疾患でも患側にRAPDを認めます。
例としてはCRAOや片眼の重度の緑内障や黄斑疾患などが挙げられます。
また、過熟白内障では反対側の眼にRAPDが認められることが報告されています。
参考文献:https://pubmed.ncbi.nlm.nih.gov/2336271/
64問:下垂体腺腫
答えはb, c, d
下垂体腺腫での障害部位と正解選択肢の組み合わせの図です。
cのようにど真ん中がやられると両耳側半盲が下垂体腺腫で有名で、有名です。
一方腺腫の位置が前方や後方にずれた場合にはb, dのような場所の障害が起こります。
bのように前方にずれた場合には右眼視神経障害があるので中心暗点がでるだけでなく、左眼の下鼻側からの神経線維はただ交叉するのではなく、bの位置まで食い込んでから交叉します。この部位をビルブランドの膝と呼びます。
このような視野障害パターンを接合部暗点と呼びます。
このようなことがあるので片眼の中心暗点を見たときにはもう片眼の耳上側の視野欠損の有無もしっかり確認する必要があります。
逆に後方にずれた場合には視索障害により非対称の同名半盲となります。
65問:ボツリヌス毒素
答えはb
a. 眼瞼痙攣は、眼輪筋の異常収縮によって眼をつぶってしまう疾患です。ですので眼輪筋へ打ちます。
b.その通りです。
c.斜視治療では外眼筋を筋電図で特定しながら、筋肉に直接うちます。近年流行りのスマホによる内斜視に対しても行われます。
d.手術と併用してはいけないということはありません。
e.麻痺では、第一眼位を正位にするために麻痺している筋と拮抗する筋肉に注射をします。
66問:縮瞳
答えはd
橋出血での縮瞳はpin point pupilと言って針のように小さい瞳孔になると有名です。
他にも強い縮瞳を来すものとしては有機リン中毒(農薬)、麻薬中毒(モルヒネ、アヘン)などが有名です。
ちなみに昔オウム真理教のテロで有名になったサリンは有機リンの一種なので強い縮瞳を認めます。
67問:Fisher症候群
答えはc
Fisher症候群では抗ガングリオシド抗体のGQ1b抗体が診断に有用です。
a.抗リン脂質抗体は抗リン脂質抗体症候群(SLEとの合併多い)
b.抗アクアポリン4抗体は視神経脊髄炎
d.抗アセチルコリン抗体は重症筋無力症
e. 抗ミエリンオリゴデンドロサイト(MOG)抗体は視神経炎の原因です。
68問:動眼神経麻痺
答えはa, e
b. duane1〜3型まであって一番多い1型は外転ができないのと、内転時の瞼裂狭小化が特徴です。
d.parinaud症候群は中脳背側症候群とも呼ばれ縦の眼球運動の障害を認めます。
a, c, eはいずれも脳幹の障害で起こる疾患で、どの障害部位の組み合わせかによって名前が違います。
69問:緑内障増悪因子
答えはd
d以外は全て緑内障進行の危険因子として重要です。
角膜厚は薄い場合にNCTで実際よりも低く計測されるので、眼圧を過小評価してしまうため進行の危険因子となります。
70問:緑内障
答えはc
a. 緑内障患者と健常人では眼圧の日内変動が緑内障患者で大きいことがわかっており、進行リスクとなります。
b.落屑物質は、弾性繊維(フィブリリンおよびα-エラスチン)および微小繊維を形成する非コラーゲン性基底膜材料(ラミニン)からなります。
c. 高齢者ではなく、小児でレスポンダーが多いです。
特に小児へステロイドを多く使うネフローゼなどがリスクです。
内服以外でもアトピーに対する軟膏でも、眼圧上昇を認める場合があるので高眼圧を見た際には塗り薬の確認も必要です。
また、霰粒腫などに対してステロイド軟膏を処方する際にも眼圧に注意が必要です。
dはその通りです。
eもその通りです。鑑別のためには前房水のPCR検査でサイトメガロウイルスを証明する必要があります。
しかし炎症が強い時でないとPCRは偽陰性になりやすいです。
なのでサイトメガロウイルスが怪しいときには一度PCRが陰性だったとしても発作のたびに検査をすることで最終的にサイトメガロウイルスが証明出来ることもあります。
特徴的なKPがあったり、内皮減少があればサイトメガロを疑います。
71問:眼瞼炎
答えはc, e
眼瞼炎はグラナテック(リパスジル)が最も多く、アイファガン(ブリモニジン)も多いです。
眼瞼炎といえばこの2剤が緑内障点眼では有名です。
72問:緑内障点眼
答えはc, e
a. βブロッカーは喘息患者に禁忌で徐脈や心伝導ブロックなどの副作用もあります。
b. α2刺激のアイファガンには、眠気の副作用があるので処方時には注意が必要です。特に長距離運転が必要になる職業では要注意です。
さらに脂溶性の薬剤でBBBが未熟な小児ではBBBを超えてしまうので禁忌です。
c. Rhoキナーゼ阻害薬は充血などの局所の症状は強いですが、全身への副作用は少ないです。
d. 炭酸脱水素阻害薬は点眼では副作用が少ないですが、重篤な腎機能障害のある患者では禁忌です。
内服のダイアモックスは脱水や電解質異常を引き起こすので長期投与は要注意です。
e. PG製剤はDUESなど局所の副作用は強いですが、全身への副作用はあまりありません。
73問:眼圧変動
答えはb, c
a. 逆で夏は低く、冬は高くなります。温暖差の激しい地域での緑内障診療ではこれも考慮が必要かと思います。
b. その通りです。座位よりも仰臥位、仰臥位よりも逆立ちで眼圧が高くなります。
ヨガなどで逆立ちに近いポーズをとると座位よりも15mmHg以上眼圧上昇がみられたというデータもあります。
c. 問題文の通りです。
d. ベースライン眼圧は無治療状態で別の日に3回以上計測した眼圧の平均値です。緑内障点眼開始前には少なくとも3回は眼圧を測定してベースラインを把握するのが大切です。
e. 1日の中で測定時間による眼圧の差は日内変動です。
日々変動は違う日での眼圧の変動です。
74問:鈍的外傷
答えはa, c
眼窩底骨折では内側壁と下壁の骨折が多いと思います。
この内側壁が篩骨、下壁が上顎骨です。
眼窩底骨折について記事はこちら
あとは書いていないことで大切なのは篩骨の骨折があったときには鼻血が出ることが多いです。
鼻をぶつけていないのに鼻血が出ていたら眼窩底骨折を疑うひとつの所見です。
他には視神経管があるのは蝶形骨なのでそれも試験対策では重要です。
75問:外傷性頭頸部症候群
答えはe
外傷性頭頚部症候群では、頚部の交感神経の障害が起こることがあり、それに伴い調節力障害が発生し得ます。
これをバレ・リュー症候群と呼びます
76問:後発品
答えはc
c以外が異なると後発品ではなく、別の製剤になってしまいます。
77問:術後眼内炎
答えはe
a. 術後24〜48時間に最も多く、10日以内に発生することが多いので正しいです。
b. 正しいです。
c. 術後24時間以内に強い前房内炎症や角膜浮腫などが出現した場合はTASS(toxic anterior segment syndrome)などを疑います。
これは非感染性なので正しいです。
d.正しいです。
e.過去には20Gのほうが眼内炎リスクが低いという報告もあったようですが、最近の大規模な報告では有意差なしとの結果でした。
参考文献:https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0191173
78問:網膜毒性のある薬物
答えはc
アミオダロンは角膜症や視神経症の原因とはなりますが、網膜障害の原因とはなりません。
日本眼科学会からアナウンスされている要注意薬剤についてです。
ヒドロキシクロロキン
http://www.nichigan.or.jp/news/m_328.jsp
ビガバトリン
http://www.nichigan.or.jp/news/m_364.jsp
あとは2020年末にアナウンスが出た腎性貧血の治療薬のHIF-PH阻害薬も注意が必要です。
http://www.nichigan.or.jp/news/m_511.jsp
79問:角膜移植
答えはc
a. 拒絶反応は3年以上経っても起こることがあります。
b. 術後すぐはステロイドが入っているので2ヶ月以内は拒絶反応は起こりにくいです。
c. 縫合糸がゆるんだり切れたりしたものを放置すると感染原となることが多いです。
糸を通じて眼内に細菌や真菌が入ることがあります。
正しいです。
d.眼圧上昇の原因はステロイドの影響が多いです。
e.内皮移植のほうが惹起乱視は小さいです。
80問:深部層状角膜移植
答えはa, c, d
深部層状角膜移植は内皮のみを残してそれ以外を移植する手術です。内皮を残すために拒絶反応のリスクが低いという利点があり、角膜実質に混濁を来すような疾患が適応となります。
a. 壊死性角膜炎は角膜ヘルペスの重症型で実質混濁を残すので、適応となります。
b. 急性水腫後の円錐角膜では成功率が下がるので全層角膜移植が推奨されています。
急性水腫が無い円錐角膜は深部層状角膜移植の適応です
c.格子状角膜変性も実質混濁があるので適応です。
d. schnyder角膜ジストロフィは角膜混濁が徐々に広がっていく疾患で、進行した場合には深部層状角膜移植や、全層に及んだ場合には全層角膜移植が選択されます。
e. map dot fingerprint角膜ジストロフィは上皮のジストロフィで角膜びらんを繰り返します。
特に治療はせずに対症療法となることも多く、やるとしてもPTK程度で移植にはなりません。
81問:LASIK
答えはb
LASIKでは角膜を削って角膜の屈折力を弱めることで近視を減らすという治療です。
a. 角膜が薄くなるので眼圧は低く測定されます
b.角膜屈折力は弱くなります。
c.近視の眼鏡は凹レンズですので小さく見えると思います。これがなくなるので網膜像は大きくなります。
d.その通りです。
e.角膜屈折力が通常よりも低くなっているため、角膜屈折力を過大評価してしまいます。
ですので遠視側にずれやすいです。
82問:サージ
答えはb, d
サージは吸引圧とボトル高のバランスの影響が大きいです。
また、吸引チューブは細いほうがサージは起こりにくいです。
選択肢b, dは創口熱傷(サーマルバーン)に影響する因子です。
吸引流量が多いほど冷却されたバーンを起こしにくくなり、USパワーが強いとバーンを起こしやすくなります。
またUS発振は、連続発振よりパルス発振のほうがバーンが少ないです。
83問:水晶体嚢拡張リング
答えはa
PMMA素材です。
他の選択肢は正しいです。
84問:多焦点レンズ
答えはc, d, e
回折型は近方と遠方に光を分けることで2焦点や3焦点を実現します。
分散量は同じ程度で、瞳孔径に関わらず一定になるようになっています。
この点が屈折型と大きく異なります。屈折型は中心に遠方、その周りに近方用の屈折という風になっています。
例えば高齢者の場合瞳孔径が常に2mm程度の人もいるので、その場合は遠方しか見れないのが欠点です。
回折型は光を分散するため、ハローグレアや、コントラスト感度低下などを起こします。
特に暗所では瞳孔径が大きくなり入ってくる光も増えるに従って近方用の光も多く入ってくるので、ハローがきつくなります。
そして回折型には様々なタイプがつくられており、瞳孔径が大きくなると遠方成分が増えることで暗所時の見にくさを軽減するアポタイズ回折型などがあります。
あとはシンフォニーに代表されるようなEDOFと呼ばれるレンズもあり、僕も原理はよくわかっていないのですが上記の屈折型と回折型は遠方と近方の両方に焦点を合わせるのに対し、EDOFは単焦点の焦点深度を深くする(くっきりピントが合う距離の範囲を広くする)ようなレンズとなっています。
85問:眼内レンズ脱臼
答えはb
眼内レンズ脱臼のリスクファクターとしては以下のものが挙げられます。参考文献も下に載せておきます。
外傷
長眼軸
ぶどう膜炎
落屑症候群
網膜色素変性
硝子体術後
参考文献1:https://pubmed.ncbi.nlm.nih.gov/15059700/
参考文献2:https://pubmed.ncbi.nlm.nih.gov/17320961/
86問:レーザーと波長
答えはc
フェムト秒レーザーは近赤外線系で1000nm程度の波長です。
問われる可能性のある波長については全てを機械的に覚えるのではなく、まずは可視光線の赤緑青だけは単純暗記して、あとは赤よりも波長の長い赤外線系(超音波やYAGなどもここ)、紫よりも波長の短い紫外線系(エキシマレーザーもここ)という風に僕は分けて覚えています。
OCTは超音波を利用しています。
87問:白内障早期合併症
答えはa, e
a. 眼内炎は術後24時間〜発症します
b, c, d 全て晩期合併症です。
e. Dysphotopsiaは術後すぐからみられ、positiveとnegativeに分けられます。
positiveは異常な光やぼやけ、ちらつきなどが見えてしまう現象です。
negativeは視野の一部が黒い三日月のように欠けるものをいいます。
88問:小児白内障
答えはc, d
a. 成長とともに眼は大きくなるので近視化します。
b, e. 片眼性の場合は片眼が見えている分、病眼の抑制がかかりやすく弱視の予後不良と言われています。
両眼性だと弱視があったとしても術後予後は良いです。
c. 小角膜は隅角異常などを合併して緑内障を合併しやすいです。先天緑内障では眼圧により大角膜(牛眼)となりますのでこんがらがらないよう注意です。
d. 眼振があると白内障を直したとしても、黄斑に鮮明な像を形成し続けることができないので、弱視の改善の確率は下がります。
89問:斜視手術合併症
答えはb, c
a. 筋喪失は自然回復しません。
b. 近視眼は強膜も引き延ばされて薄くなっているので強膜穿孔リスクが高いです。
c. 前眼部虚血が起こると、瞳孔括約筋がゆるんで散瞳します。前眼部を栄養する前毛様体動脈は外直筋の中を走行しており、斜視手術で筋を切ると一緒に切断されてしまいます。一度の手術で3つ以上の筋を切断すると前眼部虚血のリスクが高いです。
ちなみに緑内障発作などにより高眼圧が長期に続いたあと散瞳したままになっているのも、高眼圧による前眼部虚血が原因です。
d. 背理性複視というのは、網膜異常対応がある患者の斜視手術後に起こる複視です。
異常対応があると他覚的に見ると斜視があるように見えますが、黄斑とは別の部分の網膜で物を見ているため自覚的には斜視が無いという状態になります。
この症例に対して見かけ状の斜視を治す手術を行うと、見た目は正位でも複視が出てしまいます。これが背理性複視です。
ですので斜視手術を行う前には網膜異常対応の有無は必ず確認すべき項目です。
e. 上斜筋縫い上げ術後は、brown症候群のように上斜筋の伸展障害が出てしまいます。
ですので拮抗筋の下斜筋が最も働く、内転時の上転不全が起こります。
90問:上斜筋麻痺
答えはe
上斜筋麻痺の場合には、外方回旋が強いせいで複視が出るパターンと、上下斜視が強いせいで複視が出るパターンがあります。
回旋斜視が軽度で上下斜視がメインの場合には患側の上直筋後転もしくは、健側の下直筋後転を行います。
上下斜視の程度が軽度の場合は下斜筋自体を前方へ移動することで上下斜視を改善させられます。
回旋斜視がメインの場合は内方回旋の方向にもっていきたいので、上斜筋を強める前部前転術(原田、伊藤法)、下斜筋を弱める下斜筋後転術、また下直筋の鼻側移動によっても回旋が強められます。
91問:角膜混濁と手術
答えはa
隅角癒着解離術は隅角を直接観察しながらPASの解除を行う手術です。
角膜混濁があると隅角鏡で隅角が観察困難となるので、手術が難しくなります。
92問:緑内障手術
答えはb
現在様々な緑内障手術が出現していますが、長期に眼圧を10mmHg以下にするような強力な眼圧下降効果があるのは、線維柱帯切除術(トラベクレクトミー)です。
チューブシャント手術も近年有効性が確認されており、強い眼圧下降効果が期待できますが、トラベクレクトミー後でもコントロールが不良だったり、繰り返す手術により結膜の癒着が強い例などで適応となります。
93問:網膜光凝固
答えはd
a, b.パターンレーザーは通常のものよりも出力が高く、照射時間を短くしています。
c. 照射時間を短くしているので総エネルギーは低くなります。
d. 総エネルギーは低いので、その分凝固斑の拡大も軽度です。
e. 一発の総エネルギーは小さいので、凝固数は多く必要です。
94問:予防的網膜光凝固
答えはd
網膜剥離を伴わない馬蹄形裂孔が良い適応となります。
遊離弁を伴う場合は牽引が解除されているので優先度は下がります。
過去問でも同様の問題が出ているプール問題なので確実に取りたい問題ですね。
95問:バックル
答えはe
バックルの手順については下記フローチャートを参照ください。
結膜切開、制御糸
↓
冷凍凝固
↓
裂孔マーキング
↓
マットレス縫合
↓
網膜下液排液
↓
バックル結紮
↓
眼底検査
↓
輪状締結、トリミング、眼圧調節
↓
結膜縫合
96問:シリコン眼内レンズ
答えはa, d, e
a.水晶体嚢とシリコンの接着が弱いので、上皮細胞が間に入り込みやすく前嚢収縮を起こしやすいです。
b. シリコンは非常に柔らかいです。なので空気置換をすると前房内に脱臼してきやすいです。
c. シリコンは屈折率が低いので周辺部の視認性は悪いです。
d. シリコンは疎水性が高いので、結露が生じやすいです。
e. シリコンオイルがIOL後面に吸着しやすいので、シリコンIOL眼にはシリコンオイル注入は禁忌です。
97問:裂孔原性網膜剥離
答えはa, d
裂孔原性網膜剥離と、漿液性網膜剥離の違いを問うような問題です。
a. 裂孔原性網膜剥離では皺を生じますが、漿液性網膜剥離では生じません。
b. 漿液性網膜剥離を認める中心性漿液性網膜剥離(CSC)や原田病で脈絡膜肥厚が特徴的です。
c. テント状網膜剥離は牽引性網膜剥離の所見を言っていると思います。
d. 色素が飛ぶのは裂孔の穴からなので、裂孔原性網膜剥離です。
e. 頭位変更による下液の移動は漿液性網膜剥離の特徴です。
uveal efusionやMPPEでみられます。
98問:パーフルオロカーボン
答えはa, b
パーフルオロンについては添付文章に一度眼を通しておくと良いかと思います。
https://www.info.pmda.go.jp/downfiles/md/PDF/400487/400487_21600BZY00003000_A_01_03.pdf
ちなみに巨大裂孔は網膜の1/4周以上の象限に及ぶ網膜剥離のことを言います。
99問:フィルター
答えはb
濾過すべき最も小さい対象であるウイルスがだいたい0.1〜0.3μmくらいですので、それを濾過できるように0.22μmとなっています。
ちなみに結核などで使用するN95ますは0.3μmの粒子を95%カット出来るという基準です。
一般細菌は1〜5μm
真菌は5μm以上あります。
塗抹検査などをしたことがあればわかると思いますが、細菌は1000倍にしてようやく1〜5mm程度なので400倍ではほとんど観察できません。
ウイルスはさらに小さいので1000倍でも見えません。
真菌は400倍でも1mm以上なので観察できます。
これらを濾過すると考えると、フィルターの孔径を知らなくてもある程度絞れるはずです。
100問:空気置換
答えはe
海抜0mでは眼圧15mmHg
海抜1000mでは気圧が10%下がるので、その分眼圧が上昇します。
760×0.1=76mmHg
なので答え15+76=91mmHgとなります。
実際の臨床においても眼内にガスがある状態で飛行機や高層エレベーターを使用したり、新幹線の利用でも眼圧は上昇する恐れがあります。
網膜中心動脈圧が60mmHgくらいなので、これよりも高くなるとCRAOを引き起こすリスクがありますので注意が必要です。
ぐちょぽいの外来経験を全部詰め込んだ本ができました!
興味のある方は、ぜひこちらからチェックしてみてください👇